SIE HABEN ODER KENNEN JEMANDEN MIT NACKENSCHMERZEN?
Wir fassen auf dieser Seite alle wichtigsten Infos zusammen.
Mit dieser Seite möchten wir dir einen Einblick in das Thema Nackenschmerzen gewähren. Wir betrachten die Problematik hinter der Diagnose und stellen unser physiotherapeutisches Vorgehen und unsere Behandlungsmethoden vor. Hierfür beziehen wir uns auf wissenschaftliche Studien und unsere jahrelange Praxiserfahrung.
Wir möchten dir damit die Möglichkeit geben, dich bereits im Vorfeld gut über die Thematik zu informieren und Fragen oder Unsicherheiten klären zu können.
Du leidest unter ständigen und wiederkehrenden Nackenschmerzen? Oder kennst du jemanden, der seine Nackenschmerzen einfach nicht in den Griff bekommt?
Dann ist dieser Blog genau das Richtige für dich! Wir klären auf, was dahintersteckt und zeigen dir einen Weg aus dem ewigen Kreislauf von Angst und Schmerz.
Vorab wollen wir klarstellen, dass sehr viele Menschen Nackenschmerzen erleben.
Etwa 70 % der Weltbevölkerung leiden im Laufe ihres Lebens an Nackenschmerzen.
Damit bist du also NICHT ALLEINE!
Nackenschmerzen gehören zu eine der häufigsten und kostenintensivsten Erkrankungen des Bewegungsapparates in der westlichen Gesellschaft. Auch die Wahrscheinlichkeit, dass sich Nackenschmerzen chronifizieren, ist hoch und liegt bei 15 – 19%. 2,3,4
Obwohl Nackenschmerzen komplex sind und immer von vielen Faktoren beeinflusst werden, sind sie in der Regel nicht gefährlich. Zusätzlich haben Nackenschmerzen eine verhältnismässig hohe Wahrscheinlichkeit von allein wieder zu verschwinden, in den meisten Fällen innerhalb von 2 Monaten.2 Jedoch zeigt sich eine hohe Wahrscheinlichkeit für das erneute Auftreten von Nackenschmerzen.
DEFINITION UND KLASSIFIKATION VON NACKENSCHMERZEN
Nackenschmerzen beschreiben kein festes Krankheitsbild. Es beschreibt einen Schmerzort, dessen Ursachen und Symptome nicht klar abgegrenzt werden können. Sie werden dabei in unspezifische und spezifische Nackenschmerzen unterteilt. Unspezifische Nackenschmerzen sind Schmerzen ohne eine strukturelle Ursache. Diese betreffen ca. 90% aller Patienten. Spezifische Nackenschmerzen werden unterteilt in Patienten mit neurologischen Symptomen und in solche, bei denen Nackenschmerzen auf eine ernsthafte Erkrankung zurückzuführen sind.8
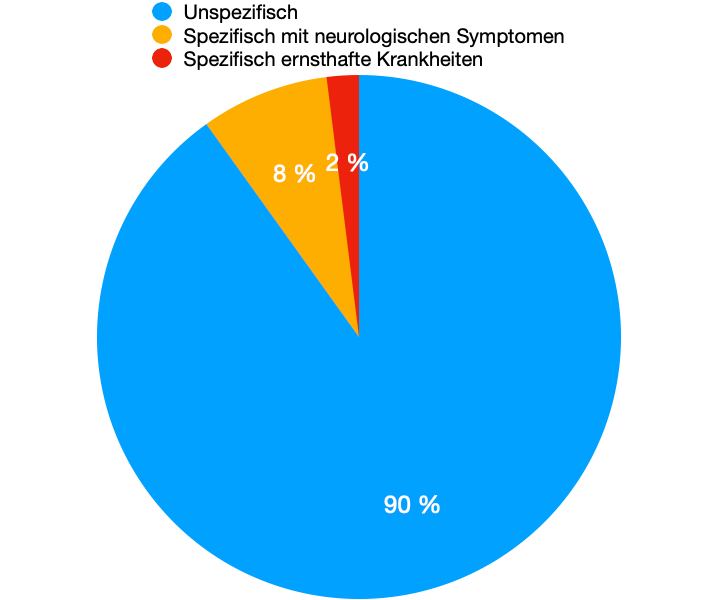
Unspezifische Nackenschmerzen ohne strukturelle Schädigung –> ca. 90% aller Fälle
Ein Grossteil der Patienten, welche unter Nackenschmerzen leiden, entsteht ohne anatomische Veränderung, welche den Schmerz verursachen. Röntgen-, MRT- und CT-Untersuchungen können degenerative, altersbedingte Veränderungen zeigen, welche aber nicht die Ursache der Schmerzen sein müssen. So wie unsere Haut Falten bildet, wenn wir älter werden, verändert sich auch das Innere unseres Körpers.
Spezifische Nackenschmerzen mit neurologischen Symptomen –> 8-9% aller Fälle
Diese Patientengruppe gibt an, unter Taubheitsgefühlen oder Muskellähmungen zu leiden. Hierfür können Irritationen des Nervs oder Bandscheibenvorfälle mit Kompression auf den Nervenstrang verantwortlich sein. Dennoch können auch diese Patienten unter engmaschiger Symptomkontrolle konservativ behandelt werden.8
Spezifische Nackenschmerzen mit schwerwiegenden Erkrankungen –> 1-2% aller Fälle
Die seltensten Ursachen für Nackenschmerzen sind ernsthafte Erkrankungen, welche eine medizinische Behandlung oder weitere Untersuchungen erfordern. Trotzdem sollte an dieser Stelle nochmals betont werden, dass dies nur sehr selten vorkommt.8
Da Patienten mit unspezifischen Nackenschmerzen den grössten Teil ausmachen, werden wir uns, sofern nicht anders angegeben, auf diese Patientengruppe beziehen.
WIE ENTSTEHT DIE PROBLEMATIK?
Ähnlich wie beim unteren Rückenschmerz lässt sich auch bei unspezifischen Nackenschmerzen keine einzelne, eindeutige Ursache identifizieren. Vielmehr ist es ein komplexes Zusammenspiel verschiedener Faktoren aus unterschiedlichen Lebensbereichen zur Entstehung von Nackenschmerzen, Muskelverspannungen, Bewegungseinschränkungen und allgemeinem Unwohlsein führt.
Grundsätzlich entstehen Schmerzen immer dann, wenn unser Nervensystem den Eindruck gewinnt, dass eine potenzielle Gefahr für den Körper besteht. Folglich können alle Umstände, die unser Körper als bedrohlich wahrnehmen kann- beispielsweise Veränderungen im Gewebe, Stress, Schlafprobleme oder ein dauerhaft aktives Immunsystem – zur Entwicklung von Schmerzen beitragen.10,13
Die verschiedenen Faktoren, welche das Risiko für unspezifische Nackenschmerzen erhöhen können, lassen sich im Wesentlichen in drei Hauptbereiche einteilen:
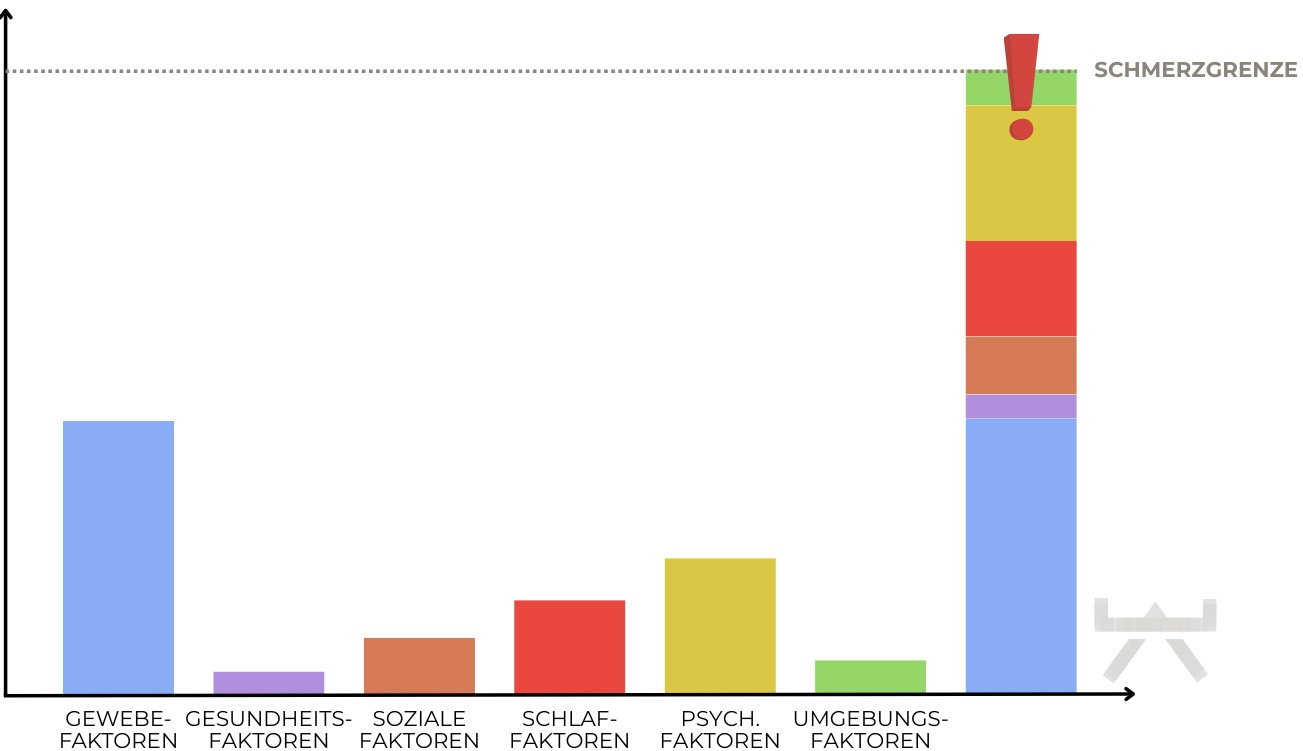
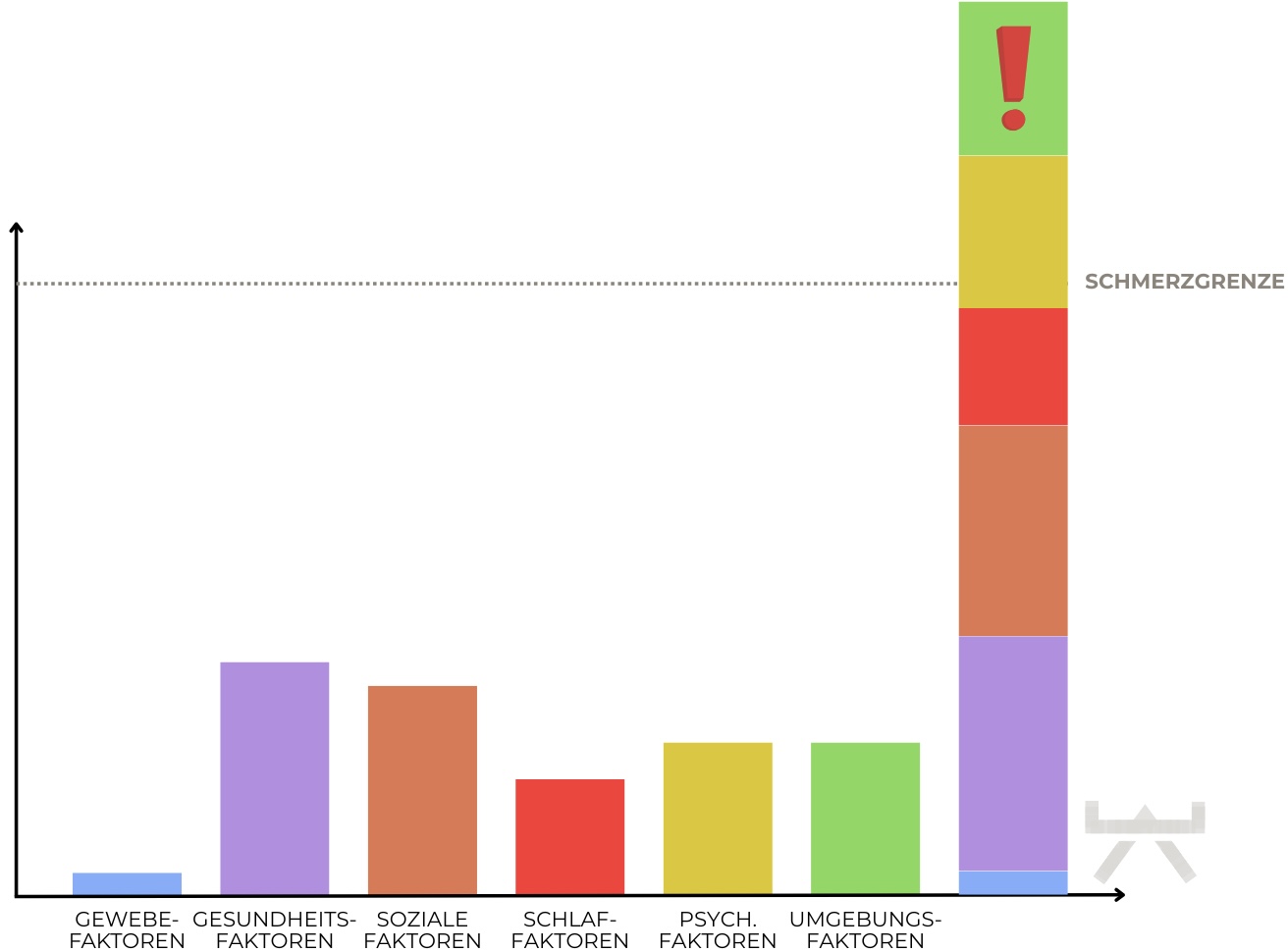
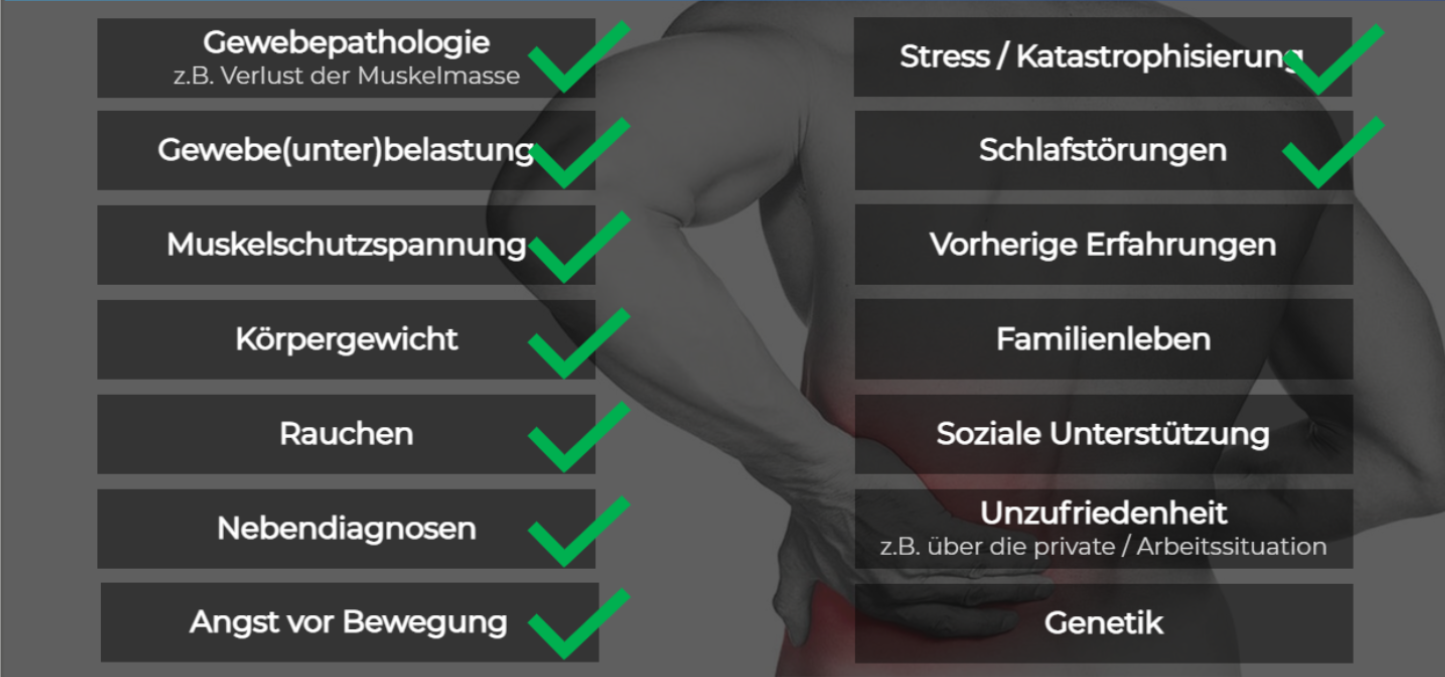
Die gute Nachricht ist, dass wir auf die meisten Faktoren, welche Nackenschmerzen begünstigen, grossen Einfluss haben und sie daher gut behandeln können. (siehe Bild Begriffe mit grünem Haken)
Oftmals entstehen diese Probleme durch eine sogenannte ‚Überlastung‘. Es ist jedoch wichtig zu verstehen, dass diese Überlastung meist nicht durch ungewöhnlich hohe Belastungen verursacht wird. Vielmehr liegt die Ursache darin, dass der Körper nicht ausreichend belastbar ist, um den normalen Anforderungen des Alltags standzuhalten. Diese Belastbarkeit wird von verschiedenen Faktoren beeinflusst, zu denen auch die bereits erwähnten Risikofaktoren gehören.
Besonders das Krafttraining spielt hierbei eine bedeutende Rolle, da es auf vielfältige Weise einen positiven Einfluss auf die Belastbarkeit des Körpers nehmen kann.
SYMPTOME
Da Nackenschmerzen durch eine Vielzahl von Faktoren beeinflusst werden, können auch die damit verbundenen Einschränkungen und Beschwerden sehr unterschiedlich sein und sich von Person zu Person stark unterscheiden.
Im Folgenden findest du einige Beispiele für die häufigsten Symptome, welche bei Nackenschmerzen auftreten können:
- Eingeschränkte Beweglichkeit im Nackenbereich
- Plötzlich auftretender, stechender Schmerz
- Anhaltender Schmerz sowohl bei körperlicher Aktivität als auch im Ruhezustand
- Verspannte Muskulatur, die sich bei Berührung hart anfühlt
- Ein Gefühl von Abgeschlagenheit oder Müdigkeit
- Schmerzen, die in die Arme oder Beine ausstrahlen können
- Kribbeln und Taubheitsgefühle in den Armen und Händen
DIAGNOSTIK
Die Diagnose von Nackenschmerzen basiert hauptsächlich auf drei Untersuchungsmethoden. Ziel dieser Methoden ist es, die Nackenschmerzen in die bereits erwähnten Untergruppen einzuordnen und mögliche ernste Aussagen (sogenannte „Red Flags“) zu erkennen, die eine Behandlung im Rahmen der Physiotherapie ausschliessen. Bei solchen Verdachtsfällen erfolgt eine Überweisung an einen Arzt für weitere Untersuchungen.8,9,26
Die drei zentralen Untersuchungsmethoden sind:
- Das Anamnesegespräch: Hier stellen wir dir gezielte Fragen zu deinen aktuellen Beschwerden, wie sie sich entwickelt haben und welche Einschränkungen du im Alltag dadurch erlebst.
- Die körperliche Untersuchung: Diese beinhaltet verschiedene Tests, bei denen wir deine Bewegungen, Funktionen und wie dein Körper auf schmerzauslösende oder -lindernde Massnahmen reagiert, untersuchen.
- Bildgebende Verfahren (optional): In bestimmten Fällen kann es notwendig sein, zusätzliche bildgebende Verfahren wie Röntgen, Computertomographie (CT) oder Magnetresonanztomographie (MRT) durchzuführen.
Es ist entscheidend zu verstehen, dass die ersten beiden Untersuchungsmethoden immer durchgeführt werden sollten. Die bildgebende Diagnostik hingegen ist nicht routinemässig erforderlich, sondern wird nur bei einem begründeten Verdacht auf ernsthafte (spezifische) Erkrankungen von einem Arzt angeordnet und durchgeführt.8,9,26
Warum das so ist:
- Oft werden Fehlalarme ausgelöst:
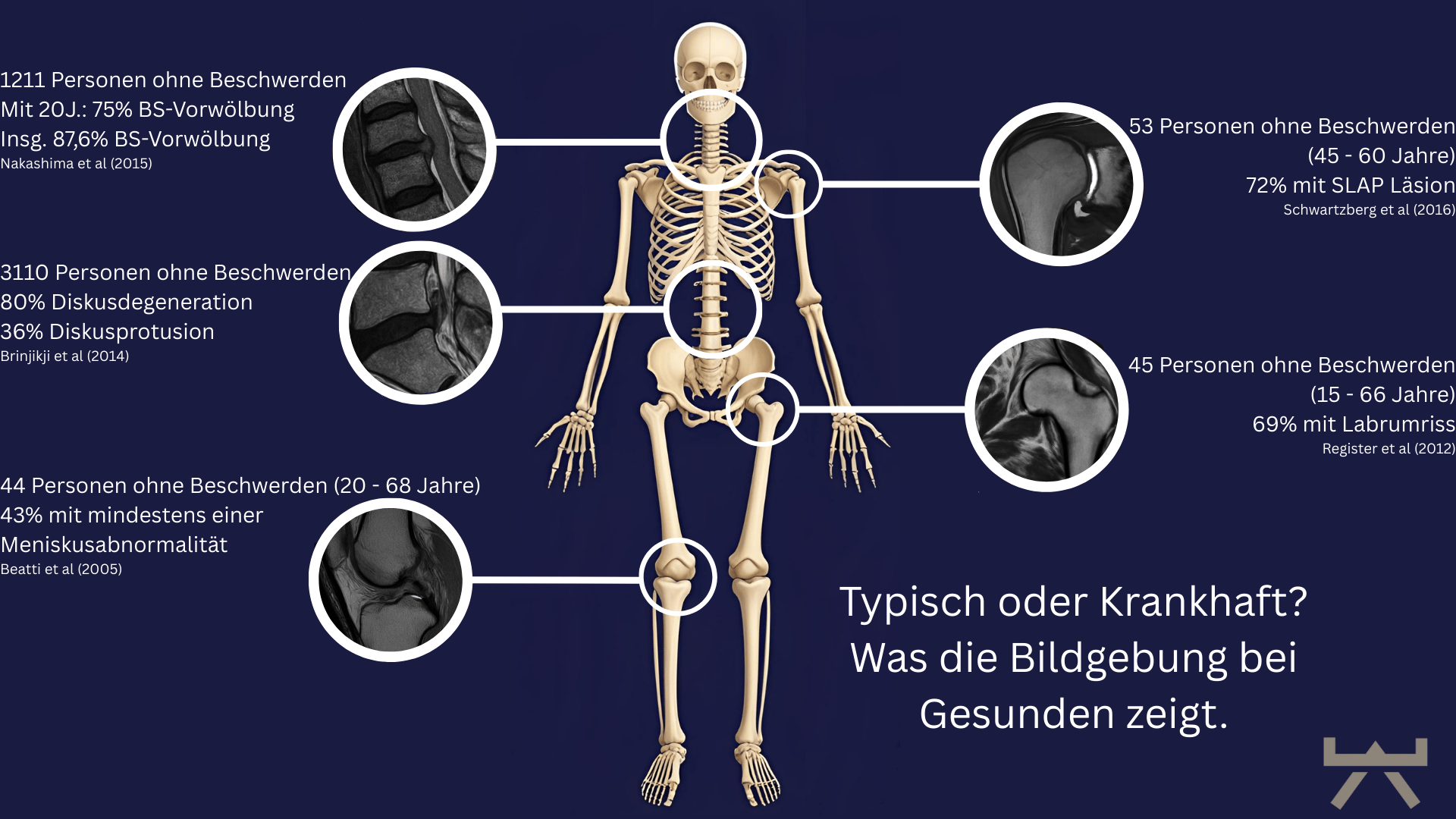
Stell dir vor, auf den Bildern findet man etwas, das wie ein „Grund“ für deine Schmerzen aussieht. Das Problem ist aber, dass diese Veränderungen (wie zum Beispiel Arthrose oder Auffälligkeiten an den Bandscheiben) oft gar nicht die eigentliche Ursache deiner Schmerzen sind. 9,26 Studien haben nämlich gezeigt, dass viele Menschen ohne Nackenschmerzen in ihren MRT-Bildern genauso viele solcher „Auffälligkeiten“ haben. Das gilt übrigens nicht nur für die Halswirbelsäule, sondern für alle Gelenke. (Schau dir dazu auch die Grafik unten an.)
Vereinfacht gesagt: Man findet auf den Bildern oft irgendwelche „Abnutzungserscheinungen“, die aber ganz normal sein können und nichts mit deinen aktuellen Schmerzen zu tun haben müssen.
- Die Interpretation der Bilder ist sehr unterschiedlich:
Es ist nicht immer einfach und eindeutig, was genau auf den Bildern zu sehen ist. Eine Studie von 2017 hat das eindrücklich gezeigt: Bei einem Patienten mit stabilen, aber chronischen Rückenschmerzen wurden innerhalb von drei Wochen zehn verschiedene Untersuchungen in zehn verschiedenen Zentren durchgeführt. 27 Das Ergebnis? 49 verschiedene „Probleme“ wurden gefunden, aber KEINE einzige dieser Auffälligkeiten wurde von allen Radiologen gleichermassen beschrieben! Was der eine Arzt auf dem Scan als Bandscheibenvorfall sieht, kann für einen anderen eine normale Abnutzung sein.
- Vereinfacht gesagt: Selbst Fachleute sind sich nicht immer einig, was genau sie auf den Bildern sehen. Das macht es schwierig, eine klare und sichere Diagnose nur anhand der Bilder zu stellen.
Wichtig ist aber: Das soll nicht heissen, dass Röntgen, CT oder MRT nutzlos sind oder nie eingesetzt werden sollten! Wenn es Anzeichen für eine ernsthafte Erkrankung gibt, sind diese Verfahren wertvoll, um schnell eine genaue Diagnose zu bekommen und die richtige Behandlung einzuleiten. 8,26 Die Wahrscheinlichkeit, dass bei „normalen“ Nackenschmerzen etwas Ernsthaftes dahintersteckt, liegt aber bei weniger als einem Prozent.8
Die unnötige Anordnung und Verwendung von solchen Scans können sogar zu Problemen führen, die mehr schaden als nützen. 28 Eine Untersuchung mit über 57.000 älteren Menschen mit Rückenschmerzen (ohne Anzeichen für etwas Ernsthaftes) hat gezeigt: Bei fast der Hälfte wurde frühzeitig eine Bildgebung gemacht, ohne dass es wirklich einen guten, medizinischen Grund dafür gab. Diese Leute nahmen länger starke Schmerzmittel in höheren Dosen, bekamen mehr Spritzen und Operationen und hatten auch ein höheres Risiko für langfristige Schmerzen als diejenigen, die nicht untersucht wurden. 28,29
MYTHEN
Mythos 1: Was man im MRT sieht, muss auch Schmerzen verursachen.
Leider ist das nicht so einfach. Studien zeigen, dass nur etwa 10% der Menschen mit deutlichen Verschleisserscheinungen an der Halswirbelsäule tatsächlich Schmerzen im Nacken und in der Schulter haben. 14 Ähnlich sieht es bei Bandscheibenvorfällen aus: Bei 90% der Menschen ohne Beschwerden findet man im MRT eine Bandscheibenvorwölbung. 9 Es scheint sogar so zu sein, dass Nackenschmerzen im Alter tendenziell abnehmen, während die Veränderungen auf den Bildern zunehmen. 16 Daraus können wir schliessen, dass Veränderungen an der Wirbelsäule oft normale Alterserscheinungen sind – wie „Falten an der Wirbelsäule“.
Mythos 2: Von einer „krummen“ Haltung (wie beim aufs Handy schauen) bekommt man Nackenschmerzen.
Auch wenn regelmäßig von einem Zusammenhang zwischen Nackenschmerzen und einer krummen Körperhaltung gesprochen wird, zeigt sich, dass die Haltung beim Sitzen oder beim Schreiben auf dem Smartphone keinen Einfluss auf den Schmerz hat, da diese genauso oft Schmerzen angeben wie jene, die gerade Sitzen. 17,18 Allerdings zeigt sich, dass eine Regelmäßige Variation der Körperhaltung am besten gegen Schmerzen hilft. Daraus ergibt sich unser Merkspruch: “You´re next posture is your best posture” oder in Deutsch: “Deine nächste Haltung ist deine Beste Haltung” 19,20
Auch wenn oft ein Zusammenhang zwischen Nackenschmerzen und einer schlechten Körperhaltung erwähnt wird („Handynacken“), zeigen Studien, dass die Haltung beim Sitzen oder Tippen auf dem Smartphone keinen direkten Einfluss auf Schmerzen hat. Menschen, die „krumm“ sitzen, haben genauso oft Schmerzen wie diejenigen, die aufrecht sitzen. 17,18 Was aber wirklich gegen Schmerzen hilft, ist ein regelmässiger Wechsel deiner Körperhaltung. Unser Merksatz dazu ist: „Deine nächste Haltung ist deine beste Haltung!“ 19,20
Mythos 3: Akupunktur, Lasertherapie, Elektrotherapie, Ultraschall oder Traktion helfen.
Diese Therapieformen haben ebenfalls keinen, bis wenig Effekte auf den Schmerz und die Beweglichkeit. In der Regel ist die Wirkungsdauer nur kurzfristig und nicht besser als bei Placebo Therapie.30,31,33,34,35,36
Akupunktur: Akupunktur verursacht keine bessere Schmerzreduktion als eine Placebo Therapie. 30
Lasertherapie: Lasertherapie oder auch „Low-Level Lasertherapie“, haben ebenfalls keinen signifikanten Effekt auf den Schmerz bei Muskuloskelettalen Schmerzen.34
Elektrotherapie: Es wird zwischen verschiedenen Formen der Elektrotherapie unterschieden, die da wären:
TENS:
- Niedrigfrequenter Strom, keinen Einfluss auf den Schmerz.
Galvanische Stimulation:
- Vier Elektroden -> es soll ein elektrisches Feld gebildet werden, hat leider auch keinen Einfluss auf den Schmerz oder die Funktion.
Interferenzstrom:
- Mittelfrequenter Strom, nicht so effektiv wie viele andere Anwendungen.
Iontophorese:
- Salben mittels Storm tiefer in die Haut transportieren, keine Verbesserung in Schmerz oder Funktion. 35,36
Ultraschall: nicht empfohlen, keine bewiesene Wirkung.31
Traktion: kein Unterschied im Gegensatz zu einer Placebo Traktionstherapie 33
Mythos 4: „Verspannte Nackenmuskeln müssen entspannt und massiert werden!“
Während oft angenommen wird, verspannte Nackenmuskeln müssten primär entspannt und massiert werden, deuten wissenschaftliche Erkenntnisse darauf hin, dass Massage nur wenig, bis keinen nachhaltigen Einfluss auf Muskulatur und Bindegewebe hat. 24,25 Vielmehr gilt: Ein verspannter Muskel ist häufig auch ein schwacher Muskel. Die effektivste Methode zur Behandlung von Verspannungen ist deshalb aktives Training. 21,22,23
Mythos 5: „Der Nacken ist grundsätzlich sehr schwach und ein anfälliges Körperteil!“
Entgegen der Annahme, der Nacken sei grundsätzlich sehr schwach und anfällig, kann er durch entsprechendes Training zu einem sehr starken und widerstandsfähigen Körperteil entwickelt werden. Dies belegen unter anderem Untersuchungen im Autosport. Eine Studie mit Demolition Derby Fahrern zeigte beispielsweise, dass diese trotz durchschnittlich 52 Kollisionen pro Event (bei bis zu 72 km/h) im Schnitt weniger als 21 Tage unter Nackenschmerzen litten. Zudem kam es bei keinem der untersuchten Fahrer zu einer Chronifizierung der Schmerzen.32
Mythos 6: „Da ist ein Wirbel blockiert!“
Die oft gehörte Aussage „Da ist ein Wirbel blockiert!“ greift bei unspezifischen Nackenschmerzen, für die, wie bereits dargestellt, 9 kein klarer anatomischer Auslöser gefunden wird, zu kurz. Stattdessen führt das Nervensystem in Reaktion auf Schmerzen eine Muskelanspannung oder -verkrampfung herbei, die sich subjektiv als Blockade oder Bewegungseinschränkung äussert. 10,13
Vergleichende Studien haben gezeigt, dass manuelle Therapie bei unspezifischen Nackenschmerzen keinen Vorteil gegenüber Training bietet. Forschungsergebnisse legen vielmehr nahe, dass Bewegungseinschränkungen durch gezieltes Training effektiver gelöst werden können als durch manuelle Behandlungen. 37
OPERATION? JA ODER NEIN?
Bei der absoluten Mehrzahl der Nackenschmerzpatienten in eine Operation nicht sinnvoll. Nur in den seltenen Fällen von spezifischen Nackenschmerzen aufgrund schwerwiegender Erkrankungen könnte eine Operation angebracht sein. Anhand des heutigen Wissenstands sollte bei unspezifischen Nackenschmerzen eine Therapie erstmal konservativ behandelt werden. 8, 10, 26, 38
Patienten haben oftmals ungünstige Überzeugungen, was die Wirkung einer Operation bei Nackenschmerzen betrifft. So geben 50% einer Untersuchungan, dass sie einer Operation zustimmen würden, sobald auf einer Bildgebung wie MRT oder CT eine „krankhafte“ Veränderung zu sehen wäre. 13
Gleichzeitig wissen wir aber, dass augenscheinlich „krankhafte“ Veränderungen der Gelenke und Strukturen des Nackens bei 90% der beschwerdenfreien Menschen auch zu finden sind. 9 Diese aber mehr als „Falten des Körperinneren“ interpretiert werden sollten.
WAS KÖNNEN SIE ALS PATIENT ODER ARZT BEI/VON UNS ERWARTEN?
Wie bei jedem unserer (neuen) Patienten, erwartet sie zu Beginn der ersten Therapiesitzung ein ausführliches Anamnesegespräch mit einem unserer Therapeuten, um für die Therapie relevante Information zu evaluieren. Danach wird eine gründliche Untersuchung durch den Therapeuten vorgenommen, um den aktuellen Rehabilitationsstand genauestens festlegen zu können. Darüber hinaus werden Risikofaktoren identifiziert und werden wir nach klinischen Zeichen und Symptomen fragen, die möglicherweise auf eine spezifische Nackenerkrankung hindeuten können. Diese klinischen Zeichen und Symptome nennen wir auch “Red Flags” und beinhalten u.a. die medizinische Vorgeschichte, Blasen-/Darmsymptome, motorische Schwäche oder Empfindungsstörungen im Beinbereich, Fieber und/oder nächtliche Schweißausbrüche, unerklärlicher Gewichtsverlust, etc. Sollte anhand des Anamnesegesprächs oder während der körperlichen Untersuchung der Verdacht bestehen, dass man auf eine oder mehrere Red Flags trifft, werden wir Sie an den behandelnden Arzt zurückverweisen, aber wie bereits erwähnt, ist dies nur in den wenigsten Fällen der Fall.
Es wird gemeinsam mit dem Patienten ein individuelles Anforderungsprofil erstellt, welches speziell auf die täglichen Anforderungen im Leben des Patienten abgestimmt ist. Ziel ist es, einen klar objektiv definierten IST-Standpunkt zu gestalten und mittels erster Planungen den zu erreichenden Soll-Zustand zu formulieren. Dieser Weg wird durch den Transfer der Therapie stattfinden und laufend neu motorisiert und evaluiert, um zu jedem Zeitpunkt über den aktuellen Leistungszustand des Patienten informiert zu sein.
Um diese Art der Methodik noch effizienter zu gestalten und das volle Potenzial aus der Behandlung schöpfen zu können, bieten wir ihnen optional die Möglichkeit der erweiterten Therapiezeit an. Ziel dieser Zusatzleistung ist es, unser Behandlungspotential voll auszuschöpfen, eine qualitativ hochwertige Therapie zu garantieren und damit das Therapieergebnis zu optimieren. Durch das erweiterte Konzept können unsere Therapeuten deshalb noch effizienter an dem Therapieprozess arbeiten.
UNSER VORGEHENSWEISE BEI NACKENSCHMERZEN
Wie sie mittlerweile vernommen haben, sind Nackenschmerzen von vielen verschiedenen Faktoren abhängig und treten sehr häufig auf. Ebenso komplex gestaltet sich die Behandlung von Nackenschmerzen. Diese Information sollte sie absolut nicht verunsichern, sie verdeutlicht aber nochmal, dass es keine Standardbehandlung bei Nackenschmerzen gibt.
Unterstützt von nationalen und internationalen wissenschaftlichen Leitlinien legen wir für die Behandlung von Nackenschmerzen den Fokus auf eine aktive Therapie, wobei eine (regelmäßige) körperliche Aktivität und Verhaltensanpassung im Vordergrund stehen. 8, 10, 26, 39 Durch die Anwendung dieser Hauptmaßnahmen können sie als Patient ihre Gesundheit selbständig unterstützen und präventiv mitwirken.
Insbesondere die Maßnahme der Patientenedukation mittels Erklärung und Beratung sehen wir als sehr wichtig. 10 Hierfür nehmen wir uns während des Behandlungsverlaufs viel Zeit und unter anderem zu diesem Zweck haben wir diese Seite entwickelt, um sie noch besser informieren und beraten zu können. Übergeordnetes Ziel in der Behandlung von Nackenschmerzen ist es, den Patienten einen selbstwirksamen Ansatz zu geben, um die Belastbarkeit gegen äußere Stressoren zu erhöhen. Durch einen gesunden Lebensstil, ausreichende Regeneration und regelmäßige körperliche Aktivität, kann die Stressresistenz im Alltag und somit die Belastbarkeit gesteigert werden. Auch das Selbstmanagement zur Reduzierung der individuellen Risikofaktoren, welchen „den Schmerzbecher zum Überlaufen bringen“ sollten angepasst und minimiert werden. 8, 10, 26, 39, 40
Als ergänzende Maßnahme zur aktiven Therapie können bei Bedarf Techniken aus der manuellen Therapie (bekannte Beispiele hierzu sind Mobilisationen oder Manipulationen der Wirbelsäule) oder Osteopathie hinzugezogen werden. Hier sei aber erwähnt, dass es sich bei diesen Behandlungsmethoden lediglich um ergänzende Maßnahmen handelt. 8, 10, 26, 39, 40 Meistens wird die Voraussetzung für eine aktive Therapie geschaffen.
Sowohl die Wissenschaft als auch unsere Erfahrung zeigen, dass eine (dauerhafte) Umsetzung von passiven Behandlungsmethoden bei Nackenschmerzen kurzfristig Schmerzen reduzieren und/oder die Beweglichkeit verbessern kann, dies jedoch langfristig meistens nicht der Fall ist. 13, 14, 16, 18, 37, 47, 57, 65, 73, 92 Dies führt oft dazu, dass Patienten berichten, dass es in den ersten Tagen nach der Behandlung besser geht, danach aber die Beschwerden zunehmen und die nächste Behandlung wieder gebraucht wird. Somit kann eine Abhängigkeit vom Therapeuten entstehen. Dieses Problem hat man bei einer aktiven Behandlung nicht, weil 1) die Effekte der Behandlung generell länger anhalten und 2) der Patient in der Lage ist, diese Art der Behandlung selbständig, außerhalb der Therapie weiterzuführen. 13, 28, 37, 47, 51, 57, 64, 65, 73, 76, 81
Eine Massage wird nicht oft (als ergänzende Maßnahme) bei uns durchgeführt, da die Wissenschaft in den letzten Jahren gezeigt hat, dass eine Massage bei Nackenschmerzen nicht so wirksam ist wie früher angenommen wurde. Dies wird unterstützt von nationalen und internationalen wissenschaftlichen Leitlinien, die sogar von einer Massagetherapie bei Nackenschmerzen abraten. 13, 14, 37, 47, 57, 65, 73, 76, 81
PARADIGMENWECHSEL IN DER BEHANDLUNG VON NACKENSCHMERZEN
Wie Ihnen vielleicht bereits aufgefallen ist, gehen wir in der Physiotherapie mit Nackenschmerzen etwas anders um, als man es vielleicht von Physiotherapeuten gewohnt ist. Viele Patienten mit Nackenschmerzen denken, sobald sie eine Verordnung für Physiotherapie haben, dass sie 6x Massagetherapie bekommen, auch wenn auf dem Rezept “Krankengymnastik” steht. Wir streben einen Paradigmenwechsel in der Behandlung von Nackenschmerzen an, und zwar steht bei uns, wie bereits erwähnt, ein aktiver Ansatz im Fokus statt einer passiven Behandlung. 13, 16, 37, 42, 57, 51, 76, 81, 92
Jetzt fragen sie sich natürlich, wie ein aktiver Ansatz in der Behandlung von Nackenschmerzen aussieht. Ganz genau können wir diese Frage nicht beantworten, denn Nackenschmerzen sind sehr individuell und die dadurch erfahrenen Einschränkungen, Schmerzen und Probleme variieren stark. Die aktive Therapie bei Nackenschmerzen wird bei uns oft nach den Leitlinien der International Academy for Sportscience gestaltet.
Sobald beurteilt worden ist ob dieses Konzept geeignet ist für den Patienten wird eine funktionelle Diagnostik durchgeführt. Während der funktionellen Diagnostik wird deutlich, welche Bewegungen und Aktivitäten schmerzhaft oder eingeschränkt sind und somit verantwortlich sind für Einschränkungen im Alltag, bei der Arbeit oder beim Sport. Genau diese Bewegungen werden während des weiteren Rehabilitationsverlaufs, im schmerzfreien Bewegungsbereich, wiederholt, wobei die Belastung in kleinen Schritten graduell erhöht wird. Hiermit wird die sogenannte spezifische Belastbarkeit verbessert: Die schmerzhaften Bewegungen werden mit der Zeit weniger schmerzhaft, weil unser Körper diesen Reiz, durch den spezifischen Trainingsprozess und dessen Anpassungen, besser vertragen kann. Durch die verbesserte spezifische Belastbarkeit haben wir einen direkten Einfluss auf Schmerzen und Einschränkungen und können wir diese nachhaltig reduzieren.
LASST UNS ZUSAMMEN DAS BESTE AUS IHRER THERAPIE RAUSHOLEN
Um ein optimales Therapieergebnis zu erreichen, ist eine gegenseitige Kooperation zwischen Therapeuten und Patienten notwendig. Mit dieser Seite möchten wir Ihnen eine ausführliche Übersicht bezüglich der Problematik verschaffen. Trotz der Häufigkeit von Nackenschmerzen gibt es im Allgemeinen eine sehr gute Prognose, wobei die meisten Nackenschmerzen, auch ohne Therapie, innerhalb von zwei Monaten wieder verschwinden. Wir zeigen ihnen den Weg und werden sie während ihres gesamten Therapieprozesses unterstützen. Wenn sie sich auf unsere Kompetenz verlassen, kooperieren und Selbstverantwortung zeigen, liegt ein vielversprechendes Ergebnis vor ihnen.
Bei diesem Blog handelt es sich um eine kostenlose Wissensvermittlung der betroffenen Krankheitsbilder. Da sich die Krankheitsbilder trotz klinischer Diagnosen häufig unterschiedlich in ihren Symptomen präsentieren können, bedarf es einer fachgerechten Abklärung. „Dadurch kann mit gezielten therapeutischen Massnahmen an der individuellen Problematik gearbeitet werden.
QUELLENANGABE
- Adams MA, Dolan P.(1996). Time- dependent changes in the lumbar spine´s resistance to bending. Clinical Biomechanics. 11(4):194-200.
- Adams MA, Hutton WC.(1982).Mechanical factors in the etiology of low back pain. Orthopedics.5(11):1461-5.
- Almeida M, Saragiotto B, Richards B, Maher CG.(2018). Primary care management of non- specific low back pain: key messages from recent clinical guidelines. Med J Aust. 208(6):272-275.doi:10.5694/mja17.01152.
- Bardin LD, King P, Maher CG. (2017).Diagnostic triage for low back pain: a practical approach for primary care. Medical Journal of Australia.306(6):268-273.
- Berglund L, Aasa B, Hellqvist J, Michaelson P, Aasa U.(2015).Which Patients With Low Back Pain Benefit From Deadlift Training? J Strength Cond Res. 29(7):1803-11.doi:10.1519/JSC.0000000000000837.
- Bertelsmann Stiftung.(2016). Rückenschmerzen: Viele Arztbesuche und unnötige Bilder- Patienten sind medizingläubig, Ärzte technikorientiert. Spotlight Gesundheit.5:2-8.
- Bontrup C, Taylor WR, Fliesser M, Visscher R, Green T, Wippert PM, Zemp R.(2019).Low back pain and its relationship with sitting behaviour among sedentary office workers. Appl Ergon.81:102894.doi:10.1016/j.apergo.2019.102894.
- Bons SB, MAJP; van den Donk M, Koes B, Kuijpers T, Ostelo RW, Schaafstra A, Spinnewijn WE, Verburg Oorthuizen AF, Verweij HA.(2017).NHG guideline for aspecific low- back pain. webpage: https://richtlijnen.nhg.org/standaarden/aspecifieke-lagerugpijn
- Brinjikji W, Luetmer PH, Comstock B, Bresnahan BW, Chen LE, Deyo RA, Halabi S, Turner JA, Avins AL, James K, Wald JT, Kallmes DF, Jarvik JG.(2015). Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol.36(4):811-6.doi:10.3174/ajnr.A413
- Buchbinder R, van Tulder M, Öberg B, Costa LM, Woolf A, Schoene M, Croft P. (2018).Low back pain: a call for action. Lancet.391(10137):2384-2388.doi:10.1016/S0140-6736(18)30488-4.
- Buchbinder R, Underwood M, Hartvigsen J, Maher CG.(2020). The Lancet Series call to action to reduce low value care for low back pain: an update. Pain.161(Suppl 1):S57-64.doi:10.1097/j.pain.0000000000001869
- Callaghan JP, McGill SM.(2001).Low back joint loading and kinematics during standing and unsupported sitting.Ergonomics.44(3):280-94.doi:10.1080/00140130118276.
- Casser HR. (2018).Clinical practice guideline: Non- specific low back pain. MMW Fortschr Med.160(16):56-59.doi:10.1007(s15006-018-0939-5.
- Chou R, Quaseem A, Snow V, Casey D, Cross JT, Shekelle P, Owens D, Clinical Efficacy Assessment Subcommittee of the American College of Physicians; American College of Physicians; American Pain Society Low Back Pain Guidelines Panel.(2007). Diagnosis and treatment of low back pain: a joint clinical practice guideline from the American College of Physicians and the American Pain Society. Ann Intern Med.147(7):478-91.doi:10.7326/0003-4819-147-7-200710020-00006.
- Chou R, Fu R, Carrino JA, Deyo RA.(2009). Imaging strategies for low- back pain: systematic review and meta- analysis. Lancet.373(9662):463-72.doi:10.1016/S0140-6736(09)60172-0.
- Chou R, Qaseem A, Owens DK, Shekelle P, Clinical Guidelines Committee of the American College of Physicians.(2011). Diagnostic imaging for low back pain: advice for high- value health care from the American College of Physicians. Ann Intern Med.154(3):181-9.doi:10.7326/0003-4819-154-3-201102010-00008.
- Costa LC, Maher CG, Hancock MJ, McAuley J, Herbert RD, Costa LO.(2012).The prognosis of acute and persistent low- back pain: a meta-analysis.CMAJ.184(11):E613-24.doi :10.1503/cmaj.111271.
- Coulter IA, Crawford C, Hurwitz EL, Vernon H, Khorsan R, Booth MS, Herman PM,(2018). Manipulation and mobilization for treating chronic low back pain: a systematic review and meta- analysis. Spine J. 18(5):866-879.doi:10.1016/j.spine.2018.01.013.
- Dahm K, Burberg KG, Jamtvedt G, Hagen KB. (2010). Adviced rest in bed versus advice to stay active for acute low- back pain and sciatica. Cochrane Database Syst Rev. 16(86):CD07612.doi:10.1002/14651858.CD007612.pub2.
- Damkot DK, Pope MH, Lord J, Frymoyer JW.(1984). The relationship between work history, work environment and low-back pain in men.Spine (Phila Pa 1976).9(4):395-9.doi:10.1097/00007632-198405000-00012.
- Darlow B, Forster BB, O´Sullivan K, O´Sullivan P. (2016).It is time to stop causing harm with inappropriate imaging for low back pain. Br J Sports Med.51(5):doi:10.1136/bjsports-2016-096741
- De Carvalho DE, de Luca K, Chiro M, Funabashi M, Breen A, Wong AY, Johannsson MS, Ferreira ML, Swab M, Kawchuk GN, Adams J, Hartvigsen J. (2020).Association of Exposure to Seated Postures With Immediate Increases in Back Pain: A Systematic Review of Studies With Objectively Measured Sitting Time. Journal of Manipulative and Physiological Therapeutics. 43(1):1-12.
- Defrin R, Benyamin SB, Aldubi RD, Pick CG. (2005).Conservative Correction of Leg- Length Discrepancies of 10mm or Less for Relief of Chronic Low Back pain. Archives of Physical Medicine and Rehabilitation.86(11):2075-2080.
- Downie A, Hancock M, Jenkins H, Buchbinder R, Harris I, Underwood M, Goergen S, Maher CG. (2020).How common is imaging for low back pain in primary and emergency care? Systematic review and meta- analysis of over 4 million imaging requests across 21 years. Br J Sports Med. 54(11):642-651.doi:10.1136/bjsports-2018-100087.
- Draper- Rodi J, Vogel S, Bishop A.(2018). Identification of prognostic factors and assessment methods on the evaluation of non- specific low back pain in biopsychosocial environment. International Journal of Osteopathic Medicine.30:25-34.doi:https://doi.org/10.1016/j.ijosm.2018.07.001
- Farra DF, Risio RG, Vismara L, Bergna A.(2021).Effectiveness of osteopathic interventions in chronic non- specific low back pain: A systematic review and meta-analysis. Complement Ther Med.56:102616.doi:10.1016/j.ctim.2020.102616.
- Flynn TW, Smith B, Chou R.(2011). Appropriate use of diagnostic imaging in low back pain: reminder that unnecessary imaging may do as much harm as good. J Orthop Sports Phys Ther. 41(11):838-46.doi:10.2519/jospt.2011.3618.
- Foster NE, Anema JR, Cherkin D, Chou R, Cohen SP, Gross DP, Ferreira PH, Fritz JM, Koes BW, Peul W, Turner JA, Maher CG, Lancet Low Back Pain Series Working Group. (2018). Prevention and treatment of low back pain : evidence, challenges, and prmising directions.Lancet.391(10137):2368-2383.doi:10.1016/S0140-6736(18)30489-6
- Franke H, Franke JD, Fryer G.(2014). Osteopathic manipulative treatment for nonspecific low back pain: A systematic review and meta- analysis. BMC Musculoskelet. Disord. doi:10.1186/1471-2474-15-286
- Freburger JK, Holmes GM, Agans RP, Jackman AM, Darter JD, Wallace AS, Castel LD, Kalsbeek WD, Carey TS. (2009).The rising prevalence of chronic low back pain. Arch Intern Med. 169(3):251-8.doi:10.1001/archinternmed.2008.543.
- Gagnon D, Plamondo A, Lariviere C.(2018). A comparison of lumbar spine and muscles loading between male and female workers during box transfers. J Biomech. 81:76-85.
- Geisser ME, Wiggert EA, Haig AJ, Colwell MO.(2005). A randomized, controlled trial of manual therapy and specific adjuvant exercise for chronic low back pain. Clin J Pain.21(6):463-70.doi:10.1097/01.ajp.0000135237.89834.23.
- GBD 2015 Disease and Injury Incidence and Prevalance Collaborators.(2016).Global, regional, and national incidence, prevalence, and years lived with disability for 310 disease and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015.Lancet.388(10053):1545-1602.
- Gofton JP.(1985).Persistent low back pain and leg length disparity. The Journal of Rheumatology.12(4):747-750.
- Globe G, Farabaugh RJ, Hawk C, Kaeser M, Dehen M. Augat T.(2016).Clinical Practice Guideline: Chiropractic Care for Low Back Pain. Journal of Manipulative and Physiological Therapeutics.39(1):1-22.
- Hagen K, Jamtvedt G, Hilde G, Winneman MF.(2005).The updated Cochrane review of bed rest for low back pain and sciatica. Spine (Phila Pa 1976).30(5):542-6.doi:10.1097/01.brs.0000154625.02586.95
- Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, Hoy D, Karppinen J, Pransky G, Sieper J, Smeets RJ, Underwood M, Lancet Low Back Pain Series Working Group.(2018).What low back pain is and why we need to pay attention.Lancet.391(10137):2356-2367.doi:10.1016/S0140-6736(18)30480-X.
- Haselgrove C, Straker L, Smith A, O´Sullivan P, Perry M, Sloan N. (2008).Perceived school bag load, duration of carriage, and method of transport to school are associated with spinal pain in adolescents: an observational study. Australian Journal of Physiotherapy.54(3):193-200
- Hoy D, Brooks P, Blyth F, Buchbinder R. (2010).The Epidemiology of low back pain. Best Pract Res Clin Rheumatol.24(6):769-81.doi:10.1016/j.berh.2010.10.002.
- Hoy D, March L, Brooks P, Llyth F, Woolf A, Bain C, Williams G, Smith E, Vos T, Barendregt J, Murrray C, Burstein R, Buchbinder R.(2014).The global burden of low back pain: estimates from the Global Burden of Disease 2010 study. Ann Rheum Dis.73(6):968-74.doi:10.1136/annrheumdis-2013-204428.
- Itz CJ, Geruts JW, van Kleef M, Nelemans P.(2013).Clinical course of non- specific low back pain: a systematic review of prospective cohort studies set in primary care. Eur J Pain. 17(1):5-15. doi:10.1002/j.1532-2149.2012.00170.x
- Jones KC, Tocco EC, Marshall AN, Valovich McLeod TC, Welch Bacon CE. (2020).Pain Education with Therapeutic Exercise in Chronic Nonspecific Low Back Pain Rehabilitation: A Critically Appraised Topic. J Sport Rehabil.29(8):1204-1209.doi:10.1123/jsr.2019-0345.
- Kawchuk GN, Fryer J, Jaremko JL, Zeng H, Rowe L, Thompson R.(2015). Real-time visualization of joint cavitation.PLoS One.10(4):e0119470.doi:10.1371/journal.pone.0119470.
- Kendall JC, Bird AR, Azari MF. (2014).Foot posture, leg length discrepancy and low back pain- their relationship and clinical management using foot orthoses an overview. Foot.24(2):75-80.doi:10.1016/j.foot.2014.03.004.
- Kissling R, Brunner C, Jacob HA.(1990).Mobility of the sacroiliac joint in vitro. Z Orthop Ihre Grenzgeb.128(3):282-8.doi:10.1055/s-2008-1039994.
- Klyne DM, Barbe MF, van den Hoorn W, Hodges PW.(2018).ISSLS PRIZE IN CLINICAL SCIENCE 2018: longitudinal analysis of inflammatory, psychological, and sleep- related factors following an acute low back pain episode- the good, the bad, and the ugly. Eur Spine J.27(4):763-777.doi:10.1007(s00586-018-5490-7.
- Koes BW, van Tulder M, Lin CW, Macedo LG, McAuley J, Maher C. (2010).An updated overview of clinical guidelines for the management of non- specific low back pain in primary care. Eur Spine J. 19(12):2075-94.doi:10.1007/s00586-010-1502-y.
- Koes BW, van Tulder M, L CW, Macedo LG, McAuley J, Maher C.(2019). An updated overview of clinical guidelines for the management of non- specific low back pain in primary care. Eur Spine J. 19(12).2075-94.doi:10.1007/s00586-010-1502-y.
- Kongsted A, Kent P, Axen I, Downie AS, Dunn KM.(2016). What have we learned from ten years of trajectory research in low back pain? BMC Musculoskelet Disord.17:220.
- Kongsted A, Ris I, Kjaer P, Hartvigsen J. (2021).Self- management at the core of back pain care: 10 key points for clinicians. Brazilian journal of physical therapy, 25(4):396-405
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF).(2021).KNGF- richtlijn lage rugpijn en lumbosacraal radiculair syndroom.
- Knutson GA.(2005).Anatomic and functional leg-length inequality: A review and recommendation for clinical decision-making. Part I, anatomic leg-length inequality: prevalence, magnitude, effects and clinical significance. Chiropractic & Osteopathy.13(11).doi:10.1186/1746-1340-13-11
- Kuijer PP, Verbeek JH, Visser B, Elders LA, Van Roden N, Van den Wittenboer ME, Lebbink M, Burdorf A, Hulshof CT.(2014). An Evidence- Based Multidisciplinary Practice Guideline to Reduce the Workload due to Lifting for Preventing Work- Related Low Back Pain. Ann Occup Environ Med.26:16. Doi:10.1186/2052-4374-26-16.
- Lederman E. (2010).The myth of core stability. The Journal of Bodywork and Movement Therapies.14(1):84-98.
- Licciardone JC, Brimhall AK, King LN.(2005).Osteopathic manipulative treatment for low back pain: a systematic review and meta- analysis of randomized controlled trials. BMC Musculoskelt Disord. 6:43.doi:10.1186/1471-2474-6-43.
- Lis AM, Black KM, Korn H, Nordin M. (2007).Association between sitting and occupational LBP. Eur Spine J.16(2):283-98.doi:10.1007/s00586-006-0143-7.
- Longtin C, Decary S. Cook CE, Tousignant-Laflamme Y.(2021).What does it take to facilitate the integration of clinical practice guidelines for the management of low back pain into practice? Part 1: A synthesis of recommendation. Pain Pract.21(8):943-954.doi:10.1111/papr.13033.
- Mafi JN, McCarthy EP, Davis RB, Landon BE. (2013)Worsening trends in the management and treatment of back pain. JAMA Intern Med.173(17):1573-81. Doi:10.1001/jamainternmed.2013.8992
- Maher C, Underwood M, Buchbinder R. (2017).Non-specific low back pain. Lancet. 389(10070):736-747.doi10.1016/S0149-6736(16)30970-9.
- Martin BI, Deyo RA, Mirza SK, Turner JA, Comstock BA, Hollingworth W, Sullivan SD.(2008).Expenditures and health status among adults with back and neck problems. JAMA. 2008; 299(6):656-64.
- McGill SM. (1997).The Biomechanics of low back pain injury: Implications on current practice in industry and the clinic. J Biomech.30(5):465-75.
- Meroni R, Piscitelli D, Ravasio C, Vanti C, Bertozzi L, De Vito G, Perin C, Guccione AA, Cerri CG, Pillastrini P. (2021).Evidence for managing chronic low back pain in primary care: a review of recommendations from high- quality clinical practice guidelines. Disabil Rehabil.43(7):1029-1043.doi:10.1080/09638288.2019.1645888.
- Moseley GL, Butler DS. (2015).Fifteen Years of Explaining Pain. The Past, Present, and Future. The Journal of Pain.16(9). 807-813.doi:https://doi.org/10.1016/j.jpain.2015.05.005
- Nationale Versorgungsleitlinie Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale Versorgungs Leitlinie Nicht- spezifischer Kreuzschmerz- Kurzfassung, 2. Auflage. Version 1.2017 [cited:2022-08-14]. DOI: 10.6101/AZQ/000377. kreuzschmerz.versorgungsleitlinien.de
- NICE 2016 : National Guideline Centre (UK). Low Back Pain and Sciatica in Over 16s: Assessment and Management. London: National Institute for Health and Care Excellence (NICE); 2016.PMID:27929617
- Nijs J, Clark J, Malfliet A, Ickmans K, Voogt L, Don S, den Bandt H, Goubert D, Kregel J, Coppieters I, Dankaerts W. (2017).In the spine or in the brain? Recent advances in pain neuroscience applied in the intervention for low back pain. Clin Exp Rheumatol. 35 Suppl 107(5):108-115.
- Nolan D, O´Sullivan K, Newton C, Singh G, Smith BE. (2020).Are there differences in lifting technique between those with and without low back pain? A systematic review. Scand J Pain. 20(2):215-27.
- O´Brien S, Kernohan G, Fitzpatrick C, Hill J, Beverland.(2010). Perception of Imposed Leg Length Inequality in Normal Subjects. Hip Int.20(4):505-11.doi:10.1177//112070001002000414
- O´Sullivan K, O´Sullivan P, O´Sullivan L, Dankaerts W. (2012).What do physiotherapists consider to be the best sitting spinal posture? Man Ther.17(5):432-7.doi:10.1016(j.math.2012.04.007.
- O´Sullivan PB, Caneiro JP, O´Keeffe M, Smith A, Dankaerts W, Fersum K. O´Sullivan K. (2018).Cognitive Functional Therapy: An Integrated Behavioral Approach for the Targeted Management of Disabling Low Back Pain. Phys Ther.98(5):408-432. Doi:10.1093/ptj/pzy022.
- O´Sullivan K, O´Keeffe M, Forster BB, Qamar SR, van der Westhuizen A, O´Sullivan PB.(2019).Managing low back pain in active adolescents. Best Pract Res Clin Rheumatol.33(1):102-121.doi:10.1016/j.berh.2019.02.005.
- O´Sullivan PB, Caneiro JP, O´Sullivan K, Lin I, Bunzli S, Wernli K, O´Keeffe. (2020).Back to basics: 10 facts ever person should know about back pain.Br J Sports Med.54(12):698-699.doi:10.1136/bjsports-2019-101611.
- Oliveira CB, Maher CG, Pinto RZ, Traeger AC, Lin CW, Chenot JF, van Tulder M, Koes BW. (2018).Clinical practice guidelines for the management of non- specific low back pain in primary care: an updated overview. Eur Spine J.27(11):2791-2803.doi:10.1007/s00568-018-5673-2.
- Parreira P, Maher CG, Steffens D, Hancock MJ, Ferreira Ml.(2018). Risk factors for low back pain and sciatica: an umbrella review. Spine18(9):1715-21.
- Pengel LH, Herbert RD, Maher CG, Refshauge KM. (2003).Acute low back pain: systematic review of its prognosis. BJM.327(7410):323.doi:10.1136/bmj.327.7410.323
- Qaseem A, Wilt TJ, McLean RM, Forciea MA, Clinical Guidelines Committee of the American College of Physicians, Denberg TD, Barry MJ, Boyd C, Chow RD, Fitterman N, Harris RP, Humphrey LL, Vijan S. Noninvasive Treatment for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians. Ann Intern Med.166(7):514-530.doi:10.7326/M16-2367.
- Rannisto S, Okuloff A, Utti J, Paananen M, Rannisto PH, Malmivaara A, Karppinen J. (2019).Correction of leg- length discrepancy among meat cutters with low back pain: a randomized controlled trial. BMC Musculoskelet Disord 20:105.doi:10.1186/s12891-019-2478-3
- Roffey DM, Wai EK, Kwon BR, Dagenais S. (2010).Causal assessment of occupational sitting and low back pain: results of a systematic review. Spine J.10(3):252-61.doi:10.1016/j.spinee.2009.12.005.
- Rubinstein SM, de Zoete A, van Middelkoop M, Assendelft WJJ, de Boer MR, van Tulder MW. (2019).Benefits and harms of spinal manipulative therapy for the treatment of chronic low back pain: systematic review and meta- analysis of randomized controlled trials. BMJ. 364:1689.
- Salaceni N, Kent P, Ng L, Campbell A, Straker L, O´Sullivan P. (2020).To Flex or Not to Flex? Is Thera a Relationship Between Lumbar Spine Flexion During Lifting and Low Back Pain? A Systematic Review With Meta- Analysis. J Orthop Sports Phys Ther.50(3):121-30.doi:10.2519/jospt.2020.9218.
- Saner J, Bergman EM, de Bie RA, Sieben JM.(2018).Low back pain patients´perspectives on long- term adherence to home-based exercise programmes in physiotherapy. Musculoskelet Sci Pract.38:77-82.doi:10.1016/j.msksp.2018.09.002.
- Shea E, Steinhaus M, Kim JH, Cunningham M, Fragomen A, Rozbruch SR. (2018).Leg Length Discrepancy, Functional Scoliosis and Low Back Pain. JBJS Reviews.6(8):6-8.doi:10.2106/JBJS.RVW.17.00148
- Skaggs DL, Early SD, D´Ambra P, Tolo VT, Kay RM. (2006).Back pain and backpacks in school children. J Pediatr Orthop. 26(3):358-63.doi:10.1097/01.bpo.000027723.14631.6e.
- Smith D, Bissell G, Bruce-Low S, Wakefield C. (2011).The effect of lumbar extension training with and without pelvic stabilization on lumbar strength and low back pain. Journal of Back and Musculoskeletal Rehabilitation.24(4):241-249.
- Smith BE, Littlewood C, May S.(2014).An update of stabilization exercises for low back pain: a systematic review with meta-analysis. BMC Musculoskelet Disord.9(15):416.doi:10.1186/1471-2474-15-416.
- Snijders CJ, Vleeming A, Stoeckart R.(1993). Transfer of lumbosacral load to iliac bones and legs Part 1: Biomechanics of self- bracing of the sacroiliac joints and its significance for treatment and exercise. Clin Biomech. 8(6):285-94.doi:10.1016/0268-0033(93)90002-Y.
- Soukka A, Alaranta H, Tallroth K, Heliövaara M. (1991).Leg length inequality in people of working age. The asscoation between mild inequality and low back pain is questionable. Spine.16(4):429-431.doi:10.1097/00007632-199104000-00007
- Sowah D, Boyko R, Antle D, Miller L, Zakhary M, Straube S.(2018).Occupational interventions for the prevention of back pain: Overview of systematic reviews. J Safety Res.66:39-55.doi:10.1016/j.jsr.2018.05.007.
- Steffens D, Ferreira ML, Latimer J, Ferreira PH, Koes BW, Blyth F, Li Q, Maher CG. (2015).What triggers an episode of acute low back pain? A case- crossover study. Arthritis Cares Res. 67(3):403-10.doi:10.1002/acr.22533.
- Stevens M, Steffens D, Ferreira M, Latimer J, Li Q, Blyth F, Maher C. (2016).Patients´ and Physiotherapists´ View on Triggers for Low Back pain.Spine.41(4).pE218-E224.doi:10.1097/BRS.000000000000193
- Sturesson B, Uden A, Vleeming A.(2000). A radiostereometric analysis of movements of the sacroiliac joints during the standing hip flexion test. Spine.25(3):364-8.doi:10.1097/00007632-200002010-00018.
- Toward Optimized Practice (TOP) Low Back Pain Working Group. Evidence informed primary care management of low back pain: Clinical practice guideline. 3rd edition;2017. Edmonton.
- Tintali S, Bowles KA, Keating JL, Haines T.(2021). Sitting Posture During Occupational Driving Causes Low Back Pain; Evidence- Based Position or Dogma? A Systematic Review. Hum Factors. 63(1):111-123.doi:10.1177/001872081987130.
- Tullberg T, Blomberg S, Branth B, Johnsson R.(1998).Manipulation does not alter the position of the sacroiliac joint. A roentgen stereophotogrammetric analysis. Spine.23(10):1124-8; discussion 1129.doi:10.1097/00007632-199805150-00010.
- Ussing K, Kjaer P, Smith A, Kent P, Jensen RK, Schiøttz-ChristensenB, O´Sullivan PB.(2020).Cognitive Functional Therapy for People with Nonspecific Persistent Low Back Pain in a Secondary Care Setting- A Propensity Matched, Case- Control Feasibility Study. Pain Med.21(10):2061-2070.doi:10.1093/pm/pnaa034.
- Verbeek J, Martimo KP, Karppinen J, Kuijer PP, Takala EP, Viikari-Juntura E.(2012).Manual material handling advice and assistive devices for preventing and treating back pain in workers: a Cochrane Systematic Review. Occup Environ Med.69(1):79-80.
- Wasiak R, Kim J, Pransky G. (2006).Work disability an costs caused by recurrence of low back pain: longer and more costly than in first episodes. Spine (Phila Pa 1976).31:219-225
- Webster BS, Cifuentes M. (2010).Relationship of early magnetic resonance imaging for work- related acute low back pain with disability and medical utilization outcomes. J Occup Environ Med. 52:900-7
- Wernli K, O´Sullivan P, Smith A, Campbell A, Kent P. (2020). Movement, posture and low back pain. How do they relate? A replicated single- case design in 12 people with persistent, disabling low back pain. Eur J Pain.24(9):1831-1849.doi:10.1002/ejp.1631.
- Wiles LK, Hibbert PD, Stephens JH, Molloy C, Maher CG, Buchbinder R, Moseley GL, O´Sullivan PB, Lin I, Briggs AM, Slater H, Harris IA, Jan S, Dwyer A, Fallon K, Hogg M, Fried K, Needs C, Casey P, Dabestani R, Kay D, Braithwaite J, Runciman WB.(2022). What Constitutes “Appropriate Care” for Low Back Pain? Point- of- Care Clinical Indicators From Guideline Evidence and Experts (the STANDING Collaboration Project).Spine (Phila Pa 1976).47(12):879-891.doi:10.1097/BRS.0000000000004274.
- Yamato TP, Maher CG, Traeger A, Williams CM, Kamper SJ.(2018).Do schoolbags cause back pain in children and adolescents? A systematic review. Br J Sports Med. 52(19):1241-1245.doi:10.1136/bjsports-2017-098927.
- Zaina F, Balague F, Battie M, Karppinen J, Negrini S. (2020).Low Back Pain in 2020: new frontiers and old limits of our understanding. An overview of the state of the art form a rehabilitation perspective. Eur J Phys Rehabil Med.56(2):212-219.doi:10.23736/S1973-9087.20.06257-7.
- Herzog, R., Elgort, D. R., Flanders, A. E., & Moley, P. J. (2017). Variability in diagnostic error rates of 10 MRI centers performing lumbar spine MRI examinations on the same patient within a 3-week period. The Spine Journal, 17(4), 554-561.
- Andersen, J. C. (2011). Is immediate imaging important in managing low back pain?. Journal of athletic training, 46(1), 99-102.