Skoliose
DU HAST DIE DIAGNOSE SKOLIOSE BEKOMMEN ODER KENNST JEMANDEN MIT SKOLIOSE?
Wir fassen auf dieser Seite alle wichtigsten Infos zusammen.
3300 Worte | 28 Minuten Lesezeit
Lieber Kunde, Patient &/oder (Fach-)Arzt /Ärtzin.
Mit dieser Seite möchten wir dir einen Einblick in das Thema Skoliose geben, auf dessen Problematik verweisen, unser entsprechendes Vorgehen schildern und unsere Behandlungsmethode erläutern. Hierfür beziehen wir uns ausschliesslich auf wissenschaftliche Studien und unsere jahrelange Erfahrung in der Praxis. Wir möchten dir die Möglichkeit geben, sich bereits im Vorhinein besser über die Thematik informieren und offene Fragen oder mögliche Unsicherheiten klären zu können, um so zu verstehen, was eigentlich hinter dieser Diagnose steckt.
Damit du im Falle der Diagnose einer Skoliose nun nicht direkt in Panik verfallen, wollen wir auf dieser Seite Näheres anhand neuester wissenschaftlicher Erkenntnisse erklären, aber auch mit einigen hartnäckigen Mythen rund um das Thema Skoliose aufräumen.
EPIDEMIOLOGIE
Skoliose ist eine Erkrankung, die insbesondere bei Jugendlichen auftritt, und wird oft, trotz fehlender Wissenschaftlicher Zusammenhänge, als mögliche Ursache für Rückenschmerzen betrachtet.1 Durchgeführte Studien zeigten, dass etwa ¼ der Bevölkerung ohne (körperliche) Beschwerden die Kriterien für eine Skoliose erfüllt.17 Von allen Patienten mit Skoliose haben ca. 80% der Betroffenen einen milden Verlauf mit einer geringen Krümmung.16,5 Statistisch gesehen, sind Frauen häufiger betroffen als Männer.1,11,12 Die Wahrscheinlichkeit eine Skoliose diagnostiziert zu bekommen, liegt bei Kindern <16 Jahre bei ca. 3-5% und bei Erwachsenen bei ca. 1,4-20%.86,87
DEFINITION & KLASSIFIKATION
Skoliose ist eine dreidimensionale Verformung der Wirbelsäule6,7, die oft in Form einer “S” und/oder “C” Krümmung und/oder Rotationen der einzelnen Wirbel, auftritt. Die Diagnose einer Skoliose wird gestellt, wenn die Krümmung der Wirbelsäule mehr als 10° beträgt. Diese Verkrümmung kann in verschiedenen Teilen, innerhalb der gesamten Wirbelsäule, auftreten.
Bei der Skoliose wird zwischen verschiedenen Typen und Gründen unterschieden. Die strukturelle Skoliose besteht, wenn die Krümmung durch eine Fehlstellung der Knochen verursacht wird. Bei der funktionellen Skoliose scheint die Wirbelsäule, oftmals aufgrund von Muskelasymmetrien, gekrümmt, ohne dass eine Veränderung an den Wirbeln selbst vorliegt. Zusätzlich zur Verkrümmung geht eine Skoliose häufig mit Asymmetrien des Rumpfes und den Armen und Beinen einher.8
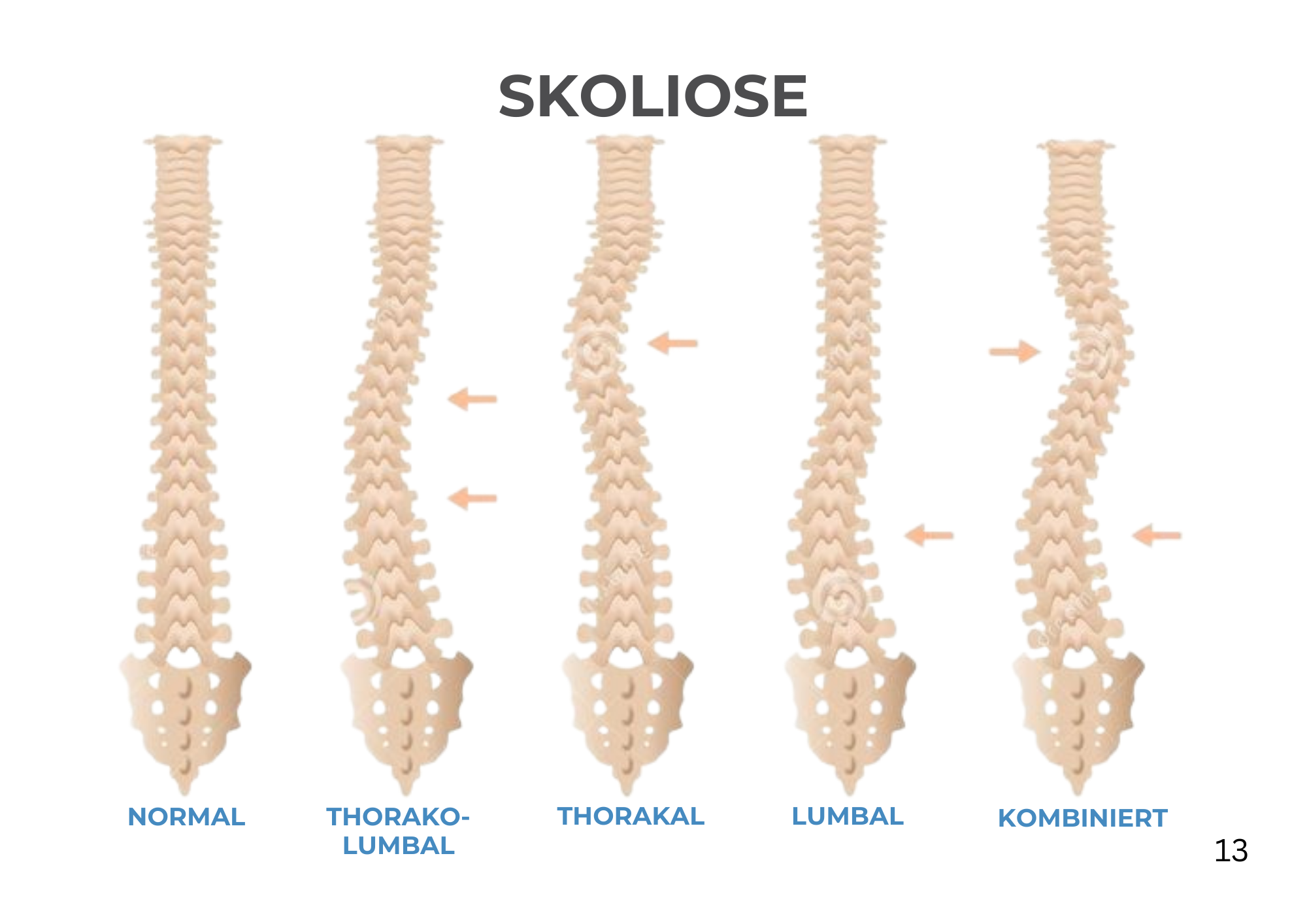
KLASSIFIZIERUNG
Die geläufigste Klassifikation ist anhand der Skolioseausprägung und des individuellen Lebensalters.
Alter:102
- Infantile Idiopathische Skoliose (zwischen 1.-2. Lebensjahr)
- Juvenile Idiopathische Skoliose (zwischen 4.-6. Lebensjahr)
- Adoleszente Idiopathische Skoliose (zwischen 10.-14. Lebensjahr)
Ausprägung:
- Leicht: Bis 15° Cobb (ohne Rotation)
- Mittel: Ab 15-20° Cobb (mit Rotation):
- Schwer: Fortschreitende Skoliosen 20-25° bis Cobb-Winkel von 40°
Cobb-Winkel:
Der Cobb-Winkel ist ein Standardmessverfahren, bei dem die Abweichung des Wirbelkörpers von der Mittellinie vermessen wird und der daraus resultierende Grad der Rotation erfasst wird.102 Weiterhin dient der Cobb-Winkel hauptsächlich zur Verlaufskontrolle der Skoliosetherapie.103
WIE ENTSTEHT DIE PROBLEMATIK?
In den meisten Fällen bleibt die Ursache einer Skoliose unbekannt – bei etwa 80%, weshalb oft von einer „idiopathischen Skoliose“ gesprochen wird.102 Generell wird vermutet, dass die Skoliose aus einer Kombination von sechs verschiedenen Mechanismen entstehen kann. Zu diesen Mechanismen zählen (1) Biomechanik, (2) Zentrale Nervensystem, (3) Skelettwachstum der Wirbelsäule und der Knochenstoffwechsel, (4) Stoffwechselwege, (5) Genetik, (6) andere.25,26,27 Aktuell wird vermutet, dass es sich bei der Skoliose um eine multifaktorielle Erkrankung mit genetisch vorbelasteten Faktoren handelt, wobei das Skelettwachstum als ausschlaggebender Faktor eine zentrale Rolle spielt.
SYMPTOME
Ausser der sichtbaren Wirbelsäulenverkrümmung gaben ca. 23% der Betroffenen Rückenschmerzen zum Zeitpunkt der Diagnosestellung an.1,46 Allerdings konnte kein Zusammenhang zwischen einer stärkeren Wirbelsäulenkrümmung und Rückenschmerzen festgestellt werden (mehr dazu in den Mythen).1,18,19,20,21 Bei besonders schweren Fällen der Wirbelsäulenverkrümmung klagen Patienten zusätzlich über Atembeschwerden, Herzkreislaufbeschwerden und Einschränkungen der Lungenfunktion.53
PROGNOSE
Die Prognose der symptomatischen Skoliose ist unterschiedlich und schwer vorhersagbar. Bei Patienten mit einem milderen Verlauf kommt es in der Regel bei 10-15% der Fälle zu einer Verschlechterung. Je stärker die Ausprägung der Skoliose ist, desto wahrscheinlicher wird aber auch eine Verschlechterung im Laufe der Zeit. Weitere Risikofaktoren für eine Verschlechterung sind ein junges Lebensalter, und eine Krümmung im Brustwirbelsäulenbereich.89,90,92,93 Schwere Körperliche Folgen, wie Atembeschwerden oder Herzkreislaufprobleme treten allerdings auch hier in der Regel erst ab ca. 100° Krümmung auf.
DIAGNOSTIK
Die Diagnose einer Skoliose wird anhand von Röntgenaufnahmen der Wirbelsäule (im aufrechten Stand) gemacht mit anschliessender Vermessung des “Krümmungswinkels” nach Cobb.103 Die Röntgenaufnahmen sind bei der Verlaufskontrolle von Relevanz, um beispielsweise eine Verschlechterung/Verbesserung festzustellen oder auch zur Überprüfung bzw. der Korsettkorrektur.103 Neben der Röntgendiagnostik gibt es noch die Oberflächenvermessungsverfahren (= Linienprojektionsverfahren), welche eine 3D Sicht der Wirbelsäulendeformität geben97
Nach der Röntgenuntersuchung und anschliessenden Vermessung werden die Schweregrade mittels der “SOSORT-Leitlinie” eingeteilt.
SOSORT-Leitlinie:9
- Krümmung <10° = keine Skoliose
- Skoliose Krümmungen von <30° bleiben meistens stabil bis ins Erwachsenenalter
- Skoliose Krümmung >30°, hat ein erhöhtes Risiko für eine Verschlechterung der Krümmung und weitere gesundheitliche Probleme (bzw. verminderte Lebensqualität)
- Skoliose Krümmung >50°, ist es wahrscheinlich, dass die Krümmung sich weiter verschlechtert
MYTHEN
Mit einer Skoliose darf ich kein Krafttraining machen
Damals (und oftmals auch heute) wurde Jugendlichen mit einer Skoliose, von sportlicher bzw. schwerer körperlicher Aktivität abgeraten.29,30,31,32 Viele neuere Übersichtsarbeiten und Leitlinien empfehlen aber die Teilnahme an jeglichen Sportarten. Dazu zählen Sportarten wie Krafttraining aber auch asymmetrischer Sport wie z.B. Tennis. Die Empfehlung zu der Teilnahme an körperlicher Aktivität liegt an den positiven psychologischen, neuromotorischen und organischen Wirkungen. Diese Empfehlungen gelten nicht nur für diagnostizierte Skoliose Patienten, sondern auch für Personen die derzeitig eine Korsettversorgung erhalten. Fun Fact: Lamar Gant, der erste Mensch der das 5- fache seines Körpergewichts Kreuzheben konnte, hatte eine Skoliose Diagnose mit 14 Jahren und auch Heather Connor, eine 2-malige Weltmeisterin im Powerlifting, hat eine diagnostizierte Skoliose. Ein weiteres berühmtes Beispiel für an Skoliose erkrankte Spitzensportler ist der mehrfache Olympiasieger Usain Bolt.9,32,33,44,50
Mit einer Skoliose hat man immer Rückenschmerzen
Bis heute gibt es keinen bestätigten Zusammenhang zwischen einer Skoliose und dem Vorliegen von Rückenschmerzen. Es besteht zwar eine bis zu 3 bis 5 fache höhere Wahrscheinlichkeit für Skoliosepatienten irgendwann in ihrem Leben Rückenschmerzen zu entwickeln, dies bedeutet allerdings nicht, dass jeder automatisch an Rückenschmerzen erkrankt! Von allen diagnostizierten Skoliose-Fällen sind dies nur etwa 32%, wovon 23% schon vor der Diagnose Schmerzen angegeben haben. Zusätzlich sind die angegebenen empfundenen Schmerzen von Patienten mit und ohne Skoliosediagnose identisch. Das lässt darauf schliessen, dass Skoliose zwar eine Rolle in der Schmerzentwicklung spielen kann, aber nicht allein als Ursache für Schmerzen ausreicht. Dafür spricht auch die Tatsache, dass kein Zusammenhang zwischen der schwere bzw. der Ausprägung einer Skoliose und der Intensität von Rückenschmerzen hergestellt werden kann.15,19,20,21,22,46,47,48,49,94,98,101
Die Diagnosestellung für Skoliose ist genau
Die Diagnosestellung bei einer Skoliose ist nicht so genau, wie man vielleicht denkt! Bei der radiologischen Betrachtung der Röntgenbilder kommt es im Durchschnitt zu Abweichungen von ca. 5°, was bei einer bestätigen Skoliosediagnose (ab 10°) viel Abweichung ist!9,103 Kleinigkeiten, wie beispielsweise eine andere Positionierung des Röntgengeräts oder der Körperposition, können zu zusätzlichen Messungenauigkeiten führen.103 Aber auch Faktoren, wie die Tageszeit, können das Ergebnis mit bis zu 20° beeinflussen.100 So ist der Krümmungswinkel abends meist grösser als vormittags. Wenn also die erste Vermessung morgens stattfindet und die zweite abends, ist es möglich, dass ein verschlechterter Krümmungswinkel mit bis zu 25° auftritt, ohne dass strukturell eine Verschlechterung stattgefunden hat.
Es sollte ausschliesslich nach Schroth behandelt werden
Die Therapie nach Schroth ist eine Möglichkeit der spezifischen Bewegungstherapie bei Skoliose. Allerdings ist auch hier die wissenschaftliche Evidenz für eine relevante Verbesserung des Cobb-Winkels durch Übungsprogramme jenseits des Messfehlers (>5°)42,43 schwach bzw. kaum vorhanden.37,38,39,40,41 (mehr dazu bei Behandlung). Damit ist dieses Therapiekonzept genauso effektiv wie viele andere Skoliose spezifischen Bewegungstherapien. Hiermit lassen sich allerdings Behandlungsempfehlungen, wie “das geht nur nach Schroth” nicht rechtfertigen, weil sich jede wissenschaftliche Empfehlung allgemein auf Bewegungstherapien bezieht und nicht eine spezifische Methode bevorzugt.
Nur Dehnung hilft
Ein Training der Flexibilität ist auch bei der Behandlung einer Skoliose sinnvoll. Allerdings kann dieser bewegungserweiternde Effekt besser durch ein Krafttraining im vollen Bewegungsausmass erreicht werden. Beim Dehnen verlängert sich nämlich nicht das Gewebe, wie man es sich denken oder vorstellen würde, es findet eher eine neurologische Anpassung für die Toleranz von Schmerzen statt. Man kann sich also nicht besser Bewegen, weil das Gewebe länger geworden ist, sondern weil kurzzeitig erlernt wurde, den Schmerz besser auszuhalten.54,55,56 Um wirklich eine Verlängerung des Gewebes bewirken zu können, wäre eine Zugkraft von mehreren Tonnen nötig und dieses Gewicht ist mit einfachen Dehnübungen nicht erreichbar.
Diese Asymmetrien müssen immer korrigiert werden
Skoliose ist nicht gleich Skoliose, dass sollte bis hierhin deutlich geworden sein. Natürlich müssen in Extremfällen auch Asymmetrien ausgeglichen werden. Allerdings sind diese meist vorhandenen leichten Krümmungen in den milderen Fällen häufig zu vernachlässigen. Wir alle haben Seitenunterschiede und wir sind alle nicht 100% symmetrisch. Bei der einen Person ist es eine Augenbraue, die etwas höher sitzt und der anderen Person ist es eben eine etwas krumme Haltung oder die Wirbelsäule. Solange also keine Probleme deshalb bestehen, wie bei der Mehrheit der Patienten, ist es nicht weiter problematisch und sie sollten sich deshalb keine Gedanken machen.
Nur eine Operation kann gegen die Probleme helfen
Eine Operation kann unter bestimmten Umständen eine wirkungsvolle Massnahme bei Skoliose sein, sollte aber nur den Extremfällen vorbehalten sein. Patienten, die von einer Operation profitieren könnten, haben einen Cobb-Winkel von >40-45° im Lendenwirbelsäulenbereich oder einen Cobb-Winkel von >50° im Brustwirbelsäulenbereich. Dieser starke Cobb-Winkel kommen bei ca. 0.1% aller Skoliosepatienten vor.6 Auch die operative Versorgung wird nach aktuellen Studien oftmals in Frage gestellt, weil sie u.a. einhergeht mit erhöhten Schmerzwahrscheinlichkeit, dass ein vorher nicht betroffener Wirbelsäulenbereich eine Skoliose entwickelt und einer höheren Verschleissproblematik im Vergleich zur konservativen Behandlung.21,94,95,96,97,99,104,105 Weiterhin besteht eine hohe Komplikationsrate bei der operativen Versorgung.99 Eine häufige Folge der operativen Versteifungen der Wirbelsäule ist nicht nur die eingeschränkte Beweglichkeit, sondern oftmals eine Veränderung anderer Wirbelsäulenabschnitte in den Bereichen ober- oder unterhalb des OP-Gebiets. Fazit: Eine operative Massnahme sollte erst nach einer gescheiterten konservativen Therapie erfolgen bzw. nur Extremfällen vorbehalten sein.
Skoliose = Schmerzen
Eine Skoliose zu haben bedeutet nicht automatisch, dass dadurch Schmerzen verursacht werden! Skoliosepatienten haben oftmals eine vermehrte Schmerzanfälligkeit im Bereich des Krümmungsscheitels (oder besser Krümmungshöhepunkt), jedoch wurde wissenschaftlich nachgewiesen, dass zwischen den Schmerzen und dem Krümmungswinkel kein Zusammenhang besteht!94 Das bedeutet, dass die Schmerzen häufig aufgrund von anderen Faktoren auftreten und die Skoliose diese nur wenig begünstigt. Gerade deshalb können diese Beschwerden durch eine intensive Physiotherapie sehr gut beeinflusst werden.21,94,101
Mit einer Skoliose werde ich grosse Funktionseinschränkungen haben
Wie oben erklärt wurde, sorgt eine Skoliose nicht automatisch für Schmerzen. Doch auch andere Funktionseinschränkungen (z.B. verminderte Leistungsfähigkeit, Atemproblematik) kommen nur in den seltensten Fällen vor. Studien zeigen, dass alle Patienten mit Krümmungen <100° keine Angst vor Lebensverkürzenden Beeinträchtigungen haben müssen.21,106 Bei diesen Extremfällen, die weniger als 0,1% der Gesamtskoliosefälle ausmachen, kann es zu Beeinträchtigungen des Herzkreislaufs und der Atemwege kommen. Durch eine physiotherapeutische Massnahme kann auch hier durch eine Beeinflussung des skoliotischen Atemmusters eine Verbesserung der Lungenfunktion erreicht werden.106,107,108
WAS KÖNNEN SIE ALS PATIENT ODER ARZT BEI/VON UNS ERWARTEN?
Problem bei der Evidenzbasierten Behandlung von Skoliose
Wir versuchen unsere Patienten immer nach dem aktuellsten Wissensstand zu behandeln. Gerade bei Skoliose ist es schwierig diesen sogenannten “Goldstandart” zu finden, weil aufgrund der ungenauen Untersuchungsmethoden (siehe Mythos) viele Behandlungen in ihrer Effizienz variieren und die meisten Studien deshalb nicht sehr aussagekräftig sind. Gleichzeitig geben viele Studien ihre durchgeführten Übungen nicht exakt an (Beispiel: “Dazu haben wir in der Studie Schroth-spezifische-Übungen gemacht”), sodass eine Reproduktion der Studien nahezu unmöglich ist. Deshalb werden wir unsere Behandlungsmethoden nicht nur mit Studien über Skoliose, sondern auch mit anderen Untersuchungen über das Gewebe des Körpers begründen.
Behandlung
Die Behandlung von Skoliose besteht meist aus mehreren Ansätzen. Einerseits die Versorgung mittels eines Korsetts, bei Krümmungen zwischen 20-25° (und Restwachstum) und andererseits einer aktiven Skoliose spezifischen Übungstherapie mit dem Ziel der Beschwerdelinderung.6,9,15,35,36 Bei der aktiven Übungstherapie gibt es viele unterschiedliche Konzepte und Therapiemethoden, wie zum Beispiel eine Behandlung nach Schroth, Voita, PNF, Spiraldynamik und anderen. Der Kern jeder dieser Behandlungen ist ähnlich: Bei bestehenden muskulären Defiziten wird versucht, diese durch Training und Bewegungsübungen bestmöglich auszugleichen. Allerdings ist ein gewisser Grad an Kraftunterschieden von Natur aus normal und nicht schädlich.9,14,34,36,38,39,41,42,4362,64,68,70,71,72,73 In einigen Methoden werden Haltungsschulungen teilweise integriert, jedoch ist der tatsächliche Nutzen davon fragwürdig. Dies liegt daran, dass die Körperhaltung vielmehr durch die jeweilige Bewegungsaufgabe, das Individuum und die Umgebungsbedingungen beeinflusst wird. Das bedeutet, dass unser Bewegungsverhalten im Alltag nicht durch eine gezielte Haltungskorrektur dauerhaft verändert wird. Viel wichtiger ist es, die Belastbarkeit in verschiedenen Haltungen zu verbessern, da dies langfristig zu einer funktionalen Anpassung des Körpers führt und uns besser auf die unterschiedlichen Anforderungen des Alltags vorbereitet. Zudem stärkt es das Selbstbewusstsein des Trainierenden, fördert Zuversicht und reduziert das Auftreten von Bewegungsängsten.54,55,56 Die relevanten Probleme sind in der Regel auch nicht der schiefe Rücken, sondern andere Probleme wie Rückenschmerzen oder Bewegungseinschränkungen. Diese Symptome können trotz eines schiefen Rückens verschwinden. Das bedeutet im Klartext, dass durch ein belastungssteigerndes Krafttraining alle Symptome der Skoliose verschwinden können, ohne eine Veränderung im Krümmungsgrad zu erzeugen. Die Krümmung ist also, wie oben erwähnt, nur ein Faktor für mögliche Beschwerden und keine Ursache.21,94,101
Korsettbehandlung
Ein Korsett ist eine Schiene bzw. Orthese für den Rücken, welche eine Verschlechterung der Krümmung verhindern soll. Meist wird bei einer Krümmung zwischen 20-25° (und vorhandenen Restwachstum) eine Korsettversorgung empfohlen.6,9,15,35,36,109,110 Wie bereits erwähnt, ist das Ziel, nicht das “Geraderichten” der Wirbelsäule, sondern die Vermeidung einer Verschlechterung der Skoliose.6,9,15,35,109,110 Diese Prävention wird am besten durch Ganztags- oder Nachtkorsett erzielt. Allerdings wird in vielen Studien betont, dass die dazugehörige Evidenz fehlt bzw. nur sehr schwach ist. Zudem wird häufig berichtet, dass solche Massnahmen nur ungern umgesetzt werden, da das Korsett als sehr unbequem empfunden wird.6,9,15,35,36,109,110
Lebensstilfaktoren
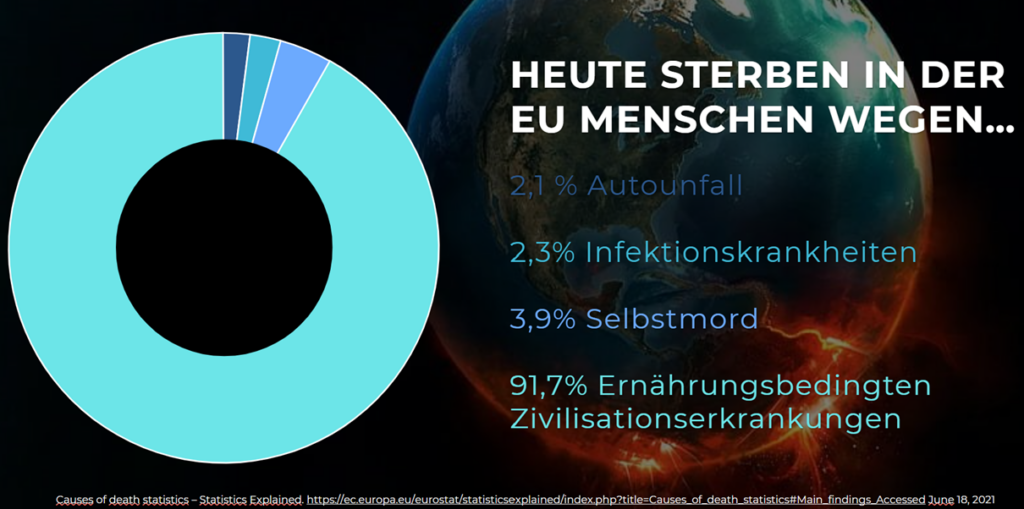
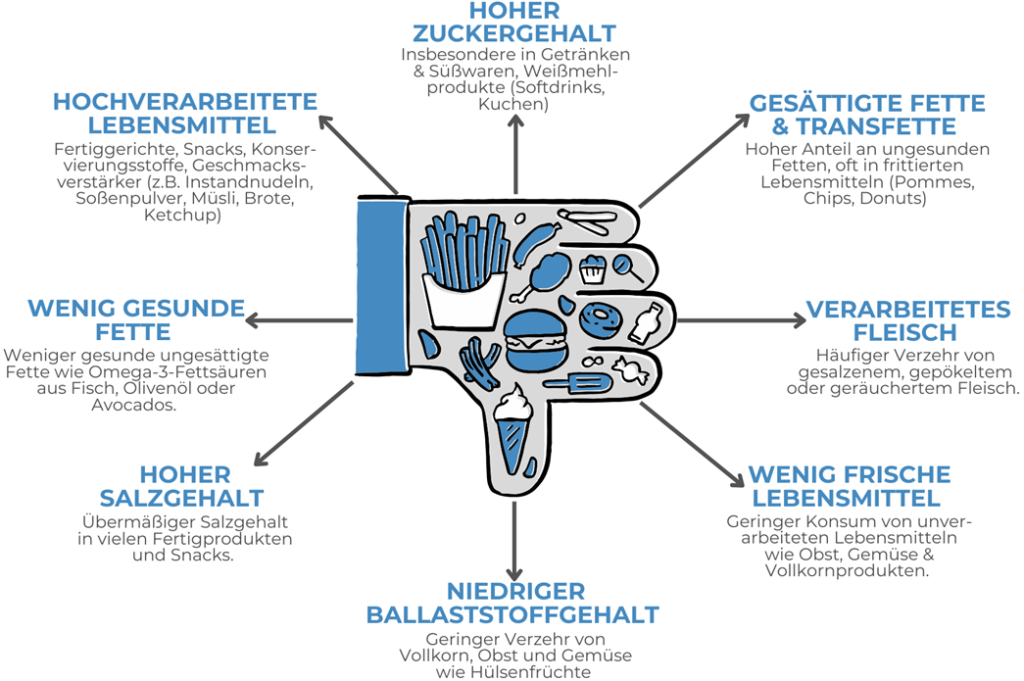
Insbesondere bei einer symptomatischen Skoliose spielt auch der Lebensstil eine wichtige Rolle. Durch eine Veränderung des Lebensstils kann zwar die Krümmung nicht direkt reduziert werden, allerdings sind Beschwerden, wie Schmerzen, immer multifaktoriell und können durch Gewohnheiten positiv oder negativ beeinflusst werden.65,66,67 Gerade Faktoren wie gesunde Ernährung, regelmässige Bewegung, ein normaler Stresspegel und ausreichend Schlaf können nicht nur Beschwerden reduzieren, sondern sorgen auch für eine schnellere Regeneration und damit einer erhöhten Effektivität von jeder der oben genannten Behandlungsinterventionen.
Fazit
Obwohl Skoliose eine medizinische Diagnose darstellt, handelt es sich in den meisten Fällen lediglich um eine leichte Asymmetrie, die im menschlichen Körper als normal gilt. Gleichzeitig sind aufgrund ungenauer Diagnosemethoden Fehlmessungen nicht auszuschliessen, sodass Verlaufskontrollen, aber auch die Effektivität von Behandlungsmethoden nicht genau bestimmt werden können. Falls Sie zu den 32% der Betroffenen gehören, die dennoch Beschwerden entwickeln, können diese durch regelmässiges kraftorientiertes Training zur Stärkung des Rückens effektiv gemildert werden. Eine Korrektur oder Operation der Skoliose ist daher nur in seltenen Extremfällen notwendig.
QUELLENANGABE
- Balagué, F., & Pellisé, F. (2016). Adolescent idiopathic scoliosis and back pain. Scoliosis and Spinal Disorders, 11(1), 27. https://doi.org/10.1186/s13013-016-0086-7.
- Dimar 2nd, J. R., Glassman, S. D., & Carreon, L. Y. (2007). Juvenile degenerative disc disease: A report of 76 cases identified by magnetic resonance imaging. Spine Journal, 7, 332–337.
- Combs, J. A., & Caskey, P. M. (1997). Back pain in children and adolescents: A retrospective review of 648 patients. Southern Medical Journal, 90, 789–792.
- Gennari, J. M., Themar-Noel, C., Panuel, M., Bensamoun, B., Deslandre, C., Linglart, A., et al. (2015). Adolescent spinal pain: The pediatric orthopedist’s point of view. Orthopaedics & Traumatology: Surgery & Research, 101(6 Suppl), S247–S250.
- Rogala, E. J., Drummond, D. S., & Gurr, J. (1978). Scoliosis: Incidence and natural history. A prospective epidemiological study. The Journal of Bone and Joint Surgery. American Volume, 60(2), 173–176.
- Cheng, J., Castelein, R., Chu, W., et al. (2015). Adolescent idiopathic scoliosis. Nature Reviews Disease Primers, 1, 15030. https://doi.org/10.1038/nrdp.2015.30.
- Trobisch, P., Suess, O., & Schwab, F. (2010). Idiopathic scoliosis. Deutsches Ärzteblatt Online. https://doi.org/10.3238/arztebl.2010.0875.
- Grivas, T. B. (2014). In SOSORT 2014 — 4th Educational Courses (Ed. SOSORT Educational Committee), 38–43. SOSORT.
- Negrini, S., Donzelli, S., Aulisa, A. G., Czaprowski, D., Schreiber, S., de Mauroy, J. C., Diers, H., Grivas, T. B., Knott, P., Kotwicki, T., Lebel, A., Marti, C., Maruyama, T., O’Brien, J., Price, N., Parent, E., Rigo, M., Romano, M., Stikeleather, L., Wynne, J., & Zaina, F. (2016). SOSORT guidelines: Orthopaedic and rehabilitation treatment of idiopathic scoliosis during growth. Scoliosis and Spinal Disorders, 13(3). https://doi.org/10.1186/s13013-017-0145-8.
- Altaf, F., Gibson, A., Dannawi, Z., & Noordeen, H. (2013). Adolescent idiopathic scoliosis. BMJ, 346, f2508. https://doi.org/10.1136/bmj.f2508.
- Ueno, M., et al. (2011). A 5-year epidemiological study on the prevalence rate of idiopathic scoliosis in Tokyo: School screening of more than 250,000 children. Journal of Orthopaedic Science, 16(1), 1–6.
- de Souza, F. I., et al. (2013). Epidemiology of adolescent idiopathic scoliosis in students of the public schools in Goiânia-GO. Acta Ortopédica Brasileira, 21(4), 223–225.
- Lenke, L. G., Edwards, C. C., & Bridwell, K. H. (2003). The Lenke classification of adolescent idiopathic scoliosis: How it organizes curve patterns as a template to perform selective fusions of the spine. Spine, 28(20), S199–S207.
- Negrini, S., Negrini, A., Atanasio, S., & Santambrogio, G. C. (2006). Three-dimensional easy morphological (3-DEMO) classification of scoliosis, part I. Scoliosis, 1, 20.
- Asher, M. A., & Burton, D. C. (2006). Adolescent idiopathic scoliosis: Natural history and long-term treatment effects. Scoliosis, 1, 2.
- Kebaish, K. M., Neubauer, P. R., Voros, G. D., Khoshnevisan, M. A., & Skolasky, R. L. (2011). Scoliosis in adults aged forty years and older: Prevalence and relationship to age, race, and gender. Spine (Phila Pa 1976), 36(9), 731-736. https://doi.org/10.1097/BRS.0b013e3181e9f12.
- Urrutia, J., Zamora, T., & Klaber, I. (2014). Thoracic scoliosis prevalence in patients 50 years or older and its relationship with age, sex, and thoracic kyphosis. Spine (Phila Pa 1976), 39(2), 149-152. https://doi.org/10.1097/BRS.0000000000000095.
- Theroux, J., Le May, S., Fortin, C., & Labelle, H. (2015). Prevalence and management of back pain in adolescent idiopathic scoliosis patients: A retrospective study. Pain Research and Management, 20, 153–157.
- Morse, L. J., Kawakami, N., Lenke, L. G., Sucato, D. J., Sanders, J. O., & Diab, M. (2012). Culture and ethnicity influence outcomes of the Scoliosis Research Society Instrument in adolescent idiopathic scoliosis. Spine (Phila Pa 1976), 37, 1072–1076.
- Pellegrino, L. N., & Avanzi, O. (2014). Prospective evaluation of quality of life in adolescent idiopathic scoliosis before and after surgery. Journal of Spinal Disorders & Techniques, 27(8), 409–414.
- Weiss, H. R., & Goodall, D. (2008). The treatment of adolescent idiopathic scoliosis (AIS) according to present evidence. A systematic review. European Journal of Physical and Rehabilitation Medicine, 44(2), 177–193.
- Balagué, F., & Pellisé, F. (2016). Adolescent idiopathic scoliosis and back pain. Scoliosis and Spinal Disorders, 11(1), 27. https://doi.org/10.1186/s13013-016-0086-7.
- Pham, V. M., Houlliez, A., Carpentier, A., Herbaux, B., Schill, A., & Thevenon, A. (2008). Determination of the influence of the Cheneau brace on quality of life for adolescent with idiopathic scoliosis. Annales de Réadaptation et de Médecine Physique, 51, 3–8. 9–15.
- Ugwonali, O. F., Lomas, G., Choe, J. C., Hyman, J. E., Lee, F. Y., Vitale, M. G., et al. (2004). Effect of bracing on the quality of life of adolescents with idiopathic scoliosis. Spine Journal, 4, 254–260.
- Wang, W. J., et al. (2011). Top theories for the etiopathogenesis of adolescent idiopathic scoliosis. Journal of Pediatric Orthopedics, 31, S14–S27.
- Burwell, R. G., Dangerfield, P. H., Moulton, A., Grivas, T. B., & Cheng, J. C. (2013). Whither the etiopathogenesis (and scoliogeny) of adolescent idiopathic scoliosis? Incorporating presentations on scoliogeny at the 2012 IRSSD and SRS meetings. Scoliosis, 8, 4.
- Lowe, T. G., et al. (2000). Etiology of idiopathic scoliosis: Current trends in research. The Journal of Bone and Joint Surgery. American Volume, 82(8), 1157–1168.
- Karavidas, N. (2019). Bracing in the treatment of adolescent idiopathic scoliosis: Evidence to date. Adolescent Health, Medicine and Therapeutics, 10, 153–172. https://doi.org/10.2147/AHMT.S190565.
- Weiss, H. R., Negrini, S., Hawes, M. C., Rigo, M., Kotwicki, T., Grivas, T. B., et al. (2006). Physical exercises in the treatment of idiopathic scoliosis at risk of brace treatment—SOSORT consensus paper 2005. Scoliosis, 1, 6.
- Shands, A. R., Barr, J. S., Colonna, P. C., & Noall, L. (1941). End-result study of the treatment of idiopathic scoliosis: Report of the Research Committee of the American Orthopedic Association. The Journal of Bone and Joint Surgery. American Volume, 23(4), 963–977.
- Wood, K. B. (2002). Spinal deformity in the adolescent athlete. Clinics in Sports Medicine, 21(1), 77–92.
- Green, B. N., Johnson, C., & Moreau, W. (2009). Is physical activity contraindicated for individuals with scoliosis? A systematic literature review. Journal of Chiropractic Medicine, 8(1), 25–37. https://doi.org/10.1016/j.jcm.2008.11.001.
- de Assis, S. J. C., Sanchis, G. J. B., de Souza, C. G., et al. (2021). Influence of physical activity and postural habits in schoolchildren with scoliosis. Archives of Public Health, 79, 63. https://doi.org/10.1186/s13690-021-00584-6.
- Yagci, G., & Yakut, Y. (2019). Core stabilization exercises versus scoliosis-specific exercises in moderate idiopathic scoliosis treatment. Prosthetics and Orthotics International, 43(3), 301-308. https://doi.org/10.1177/0309364618820144.
- Richards, B. S., Bernstein, R. M., D’Amato, C. R., & Thompson, G. H. (2005). Standardization of criteria for adolescent idiopathic scoliosis brace studies: SRS Committee on Bracing and Nonoperative Management. Spine (Phila Pa 1976), 30(18), 2068-2075; discussion 2076-2077. https://doi.org/10.1097/01.brs.0000178819.90239.d0.
- Negrini, S., Minozzi, S., Bettany-Saltikov, J., Chockalingam, N., Grivas, T. B., Kotwicki, T., Maruyama, T., Romano, M., & Zaina, F. (2015). Braces for idiopathic scoliosis in adolescents. Cochrane Database of Systematic Reviews, 2015(6), CD006850. https://doi.org/10.1002/14651858.CD006850.pub3.
- Fan, Y., Ren, Q., To, M. K. T., & Cheung, J. P. Y. (2020). Effectiveness of scoliosis-specific exercises for alleviating adolescent idiopathic scoliosis: A systematic review. BMC Musculoskeletal Disorders, 21(1), 495. https://doi.org/10.1186/s12891-020-03517-6.
- Tolo, V. T., & Herring, J. A. (2020). Scoliosis-specific exercises: A state of the art review. Spine Deformity, 8(2), 149-155. https://doi.org/10.1007/s43390-020-00036-1.
- Zhou, Z., Liu, F., Li, R., & Chen, X. (2021). The effects of exercise therapy on adolescent idiopathic scoliosis: An overview of systematic reviews and meta-analyses. Complementary Therapies in Medicine, 58, 102697. https://doi.org/10.1016/j.ctim.2021.102697.
- Li, X., Shen, J., Liang, J., Zhou, X., Yang, Y., Wang, D., Wang, S., Wang, L., Wang, H., & Du, Q. (2021). Effect of core-based exercise in people with scoliosis: A systematic review and meta-analysis. Clinical Rehabilitation, 35(5), 669-680. https://doi.org/10.1177/0269215520975105.
- Schreiber, S., Parent, E. C., Moez, E. K., et al. (2015). The effect of Schroth exercises added to the standard of care on the quality of life and muscle endurance in adolescents with idiopathic scoliosis—an assessor and statistician blinded randomized controlled trial: “SOSORT 2015 Award Winner”. Scoliosis, 10, 24. https://doi.org/10.1186/s13013-015-0048-5.
- Schreiber, S., Parent, E. C., Hill, D. L., Hedden, D. M., Moreau, M. J., & Southon, S. C. (2019). Patients with adolescent idiopathic scoliosis perceive positive improvements regardless of change in the Cobb angle – Results from a randomized controlled trial comparing a 6-month Schroth intervention added to standard care and standard care alone. BMC Musculoskeletal Disorders, 20(1), 319. https://doi.org/10.1186/s12891-019-2695-9.
- Bridwell, K. H., Anderson, P. A., Boden, S. D., Vaccaro, A. R., & Wang, J. C. (2008). What’s new in spine surgery. The Journal of Bone and Joint Surgery. American Volume, 90(7), 1609–1619.
- https://www.leichtathletik.de/aktuelles/news/news-detail/i-am-bolt-viel-mehr-als-nur-zehn-sekunden.
- Suh, S., Hur, C., Lee, S., Wang, J., Moon, J., & Bae, J. (2003). Relationship of Risser sign with chronological age, menarche in elementary, middle, and high school students in Korea. The Journal of The Korean Orthopaedic Association, 38(6), 607-611. https://doi.org/10.4055/jkoa.2003.38.6.607.
- Ramirez, N., Johnston, C. E., II, & Browne, R. H. (1997). The prevalence of back pain in children who have idiopathic scoliosis. The Journal of Bone and Joint Surgery. American Volume, 79(3), 364-368.
- Sato, T., Hirano, T., Ito, T., Morita, O., Kikuchi, R., Endo, N., & Tanabe, N. (2011). Back pain in adolescents with idiopathic scoliosis: Epidemiological study for 43,630 pupils in Niigata City, Japan. European Spine Journal, 20(2), 274-279.
- Lonner, B., Yoo, A., Terran, J. S., Sponseller, P., Samdani, A., Betz, R., … & Newton, P. (2013). Effect of spinal deformity on adolescent quality of life: Comparison of operative scheuermann kyphosis, adolescent idiopathic scoliosis, and normal controls. Spine, 38(12), 1049-1055.
- Théroux, J., Le May, S., Fortin, C., & Labelle, H. (2015). Prevalence and management of back pain in adolescent idiopathic scoliosis patients: A retrospective study. Pain Research and Management, 20, 153-157.
- Zaina, F., Donzelli, S., Lusini, M., Fusco, C., Minnella, S., & Negrini, S. (2016). Tennis is not dangerous for the spine during growth: Results of a cross-sectional study. European Spine Journal, 25(10), 2938-2944.
- Mooney, V., Gulick, J., & Pozos, R. (2000). A preliminary report on the effect of measured strength training in adolescent idiopathic scoliosis. Journal of Spinal Disorders, 13(2), 102–107. https://doi.org/10.1097/00002517-200004000-00002.
- Šarčević, Z. (2010). Scoliosis: Muscle imbalance and treatment. British Journal of Sports Medicine, 44(Suppl 1), i16-i16.
- Yu, W., Li, C., Liu, L., Li, H., & Yi, X. D. (2021). Presurgical short-term halo-pelvic traction for severe rigid scoliosis (Cobb angle >120°): A 2-year follow-up review of 62 patients. Spine, 46(2). https://doi.org/10.1097/BRS.0000000000003740.
- Potier, T. G., Alexander, C. M., & Seynnes, O. R. (2009). Effects of eccentric strength training on biceps femoris muscle architecture and knee joint range of movement. European Journal of Applied Physiology, 105(6), 939–944. https://doi.org/10.1007/s00421-008-0980-7.
- Simpson, C. L., Kim, B. D. H., Bourcet, M. R., Jones, G. R., & Jakobi, J. M. (2017). Stretch training induces unequal adaptation in muscle fascicles and thickness in medial and lateral gastrocnemii. Scandinavian Journal of Medicine & Science in Sports, 27(12), 1597–1604. https://doi.org/10.1111/sms.12822.
- Moreside, J. M., & McGill, S. M. (2013). Improvements in hip flexibility do not transfer to mobility in functional movement patterns. Journal of Strength and Conditioning Research, 27(10), 2635–2643. https://doi.org/10.1519/JSC.0b013e318295d521.
- American College of Sports Medicine. (2013). ACSM’s Guidelines for Exercise Testing and Prescription.
- National Institutes of Health. (2010). Resistance Training for Health.
- Schoenfeld, B. J., Ogborn, D., & Krieger, J. W. (2016). Effects of resistance training frequency on measures of muscle hypertrophy: A systematic review and meta-analysis. Journal of Strength and Conditioning Research, 30(4), 1170-1177.
- Phillips, S. M., & Winett, R. A. (2010). Uncomplicated resistance training and health-related outcomes: Evidence for a public health mandate. Journal of Sports Sciences, 28(7), 667-678.
- Monticone, M., Ambrosini, E., Cazzaniga, D., Rocca, B., & Ferrante, S. (2016). Active self-correction and task-oriented exercises reduce spinal deformity and improve quality of life in subjects with mild adolescent idiopathic scoliosis: Results of a randomised controlled trial. Journal of Physical Therapy Science, 28(6), 1641-1650.
- Negrini, S., Aulisa, A. G., Aulisa, L., Circo, A. B., de Mauroy, J. C., Durmala, J., … & Grivas, T. B. (2018). 2016 SOSORT guidelines: Orthopaedic and rehabilitation treatment of idiopathic scoliosis during growth. European Spine Journal, 27(7), 1653-1680.
- Postoperative Rehabilitation Following Surgery for Adolescent Idiopathic Scoliosis. (2020). Journal of Orthopaedic & Sports Physical Therapy, 46(10), 844-850.
- Negrini, S., Minozzi, S., Bettany-Saltikov, J., Chockalingam, N., Grivas, T. B., Kotwicki, T., … & Zaina, F. (2018). Physical exercises reduce the progression rate of adolescent idiopathic scoliosis: Results of a comprehensive systematic review of the literature. European Spine Journal, 27(6), 1712-1728.
- Caneiro, J. P., Alaiti, R. K., Fukusawa, L., Hespanhol, L., Brukner, P., & O’Sullivan, P. P. (2021). There is more to pain than tissue damage: Eight principles to guide care of acute non-traumatic pain in sport. British Journal of Sports Medicine, 55(2), 75–77. https://doi.org/10.1136/bjsports-2019-101705.
- Treede, R. D. (2018). The International Association for the Study of Pain definition of pain: As valid in 2018 as in 1979, but in need of regularly updated footnotes. Pain Reports, 3(2), e643. https://doi.org/10.1097/PR9.0000000000000643.
- Butler, D. S., & Moseley, G. L. (2013). Explain Pain Second Edition (ISBN: 978-0-9873426-6-9).
- Kocaman, H., Bek, N., Kaya, M. H., Büyükturan, B., Yetiş, M., & Büyükturan, Ö. (2021). The effectiveness of two different exercise approaches in adolescent idiopathic scoliosis: A single-blind, randomized-controlled trial. PLOS ONE, 16(4), e0249492. https://doi.org/10.1371/journal.pone.0249492.
- Parent, E. C., Wong, D., Hill, D., Mahood, J., Moreau, M., Raso, V. J., & Lou, E. (2010). The association between Scoliosis Research Society-22 scores and scoliosis severity changes at a clinically relevant threshold. Spine, 35(4), 315–322.
- Li, K., Miao, J., & Zhang, J. (2021). Network meta-analysis of short-term effects of different strategies in the conservative treatment of AIS. European Journal of Medical Research, 26, 54. https://doi.org/10.1186/s40001-021-00526-6.
- Negrini, S., Donzelli, S., Lusini, M., Minnella, S., & Zaina, F. (2014). The effectiveness of combined bracing and exercise in adolescent idiopathic scoliosis based on SRS and SOSORT criteria: A prospective study. BMC Musculoskeletal Disorders, 15, 263. https://doi.org/10.1186/1471-2474-15-263.
- Negrini, S., Grivas, T. B., Kotwicki, T., et al. (2006). Why do we treat adolescent idiopathic scoliosis? What we want to obtain and to avoid for our patients. Scoliosis, 1(1), 4. https://doi.org/10.1186/1748-7161-1-4.
- Negrini, S., Donzelli, S., Dulio, M., et al. (2012). Is the SRS-22 able to detect quality of life (QoL) changes during conservative treatments? Studies in Health Technology and Informatics, 176, 433-436.
- Kwan, K. Y. H., Cheng, A. C., Koh, H. Y., et al. (2017). Effectiveness of Schroth exercises during bracing in adolescent idiopathic scoliosis: Results from a preliminary study—SOSORT Award 2017 Winner. Scoliosis, 12, 32. https://doi.org/10.1186/s13013-017-0139-6.
- Dolan, L. A., & Weinstein, S. L. (2007). Surgical rates after observation and bracing for adolescent idiopathic scoliosis: An evidence-based review. Spine (Phila Pa 1976), 32(19 Suppl), S91-S100. https://doi.org/10.1097/BRS.0b013e318134ead9.
- Reamy, B. V., & Slakey, J. B. (2001). Adolescent idiopathic scoliosis: Review and current concepts. American Family Physician, 64(1), 111-116.
- Weinstein, S. L., Dolan, L. A., Spratt, K. F., et al. (2003). Health and function of patients with untreated idiopathic scoliosis: A 50-year natural history study. JAMA, 289(5), 559-567. https://doi.org/10.1001/jama.289.5.559.
- Lonstein, J. E. (2006). Scoliosis: Surgical versus nonsurgical treatment. Clinical Orthopaedics and Related Research, 443, 248-259. https://doi.org/10.1097/01.blo.0000198725.54891.73.
- Lewis, C. (2012). A review of non-invasive treatment interventions for spinal deformities. Physical Therapy Perspectives in the 21st Century – Challenges and Possibilities, 3, 67-88.
- Weinstein, S. L., Dolan, L. A., Cheng, J. C. Y., et al. (2008). Adolescent idiopathic scoliosis. The Lancet, 371(9623), 1527-1537. https://doi.org/10.1016/S0140-6736(08)60658-3.
- Romano, M., Minozzi, S., Bettany-Saltikov, J., et al. (2012). Exercises for adolescent idiopathic scoliosis. Cochrane Database of Systematic Reviews, 2012(8).
- HuangYing, L., Min, L., & Qiang, W. (2014). Application progress of Chêneau brace in adolescent idiopathic scoliosis. Chinese Journal of Rehabilitation Medicine, 29(1), 81-83.
- Berdishevsky, H., Lebel, V. A., Bettany-Saltikov, J., et al. (2016). Physiotherapy scoliosis-specific exercises – A comprehensive review of seven major schools. Scoliosis and Spinal Disorders, 11(1), 20.
- Romano, M., Minozzi, S., Zaina, F., et al. (2013). Exercises for adolescent idiopathic scoliosis: A Cochrane systematic review. Spine (Phila Pa 1976), 38(14), e883–e893.
- James, J. I. (1954). Idiopathic scoliosis; the prognosis, diagnosis, and operative indications related to curve patterns and the age at onset. The Journal of Bone and Joint Surgery. British Volume, 36(1), 36–49.
- Hresko, M. T., Talwalkar, V., & Schwend, R. (2016). Early detection of idiopathic scoliosis in adolescents. The Journal of Bone and Joint Surgery. American Volume, 98(16), e67.
- Smith, J. S., Fu, K. M., Urban, P., et al. (2008). Neurological symptoms and deficits in adults with scoliosis who present to a surgical clinic: Incidence and association with the choice of operative versus nonoperative management. Journal of Neurosurgery: Spine, 9(4), 326–331.
- Hawes, M. C., & O’Brien, J. P. (2006). The transformation of spinal curvature into spinal deformity: Pathological processes and implications for treatment. Scoliosis, 1, 3.
- Villemure, I., Aubin, C. É., Dansereau, J., et al. (2004). Biomechanical simulations of the spine deformation process in adolescent idiopathic scoliosis from different pathogenesis hypotheses. European Spine Journal, 13(1), 83–90.
- Wong, H. K., Hui, J. H., Rajan, U., et al. (2005). Idiopathic scoliosis in Singapore schoolchildren: A prevalence study 15 years into the screening program. Spine (Phila Pa 1976), 30, 1188–1196.
- Noshchenko, A., Hoffecker, L., Lindley, E. M., et al. (2015). Predictors of spine deformity progression in adolescent idiopathic scoliosis: A systematic review with meta-analysis. World Journal of Orthopedics, 6(7), 537–558.
- Wong, E., Altaf, F., Oh, L. J., et al. (2017). Adult degenerative lumbar scoliosis. Orthopedics, 40(5), e930–e939.
- Wu, H. D., Liu, W., & Wong, M. S. (2020). Reliability and validity of lateral curvature assessments using clinical ultrasound for the patients with scoliosis: A systematic review. European Spine Journal, 29, 717–725.
- Westrick, E. R., & Ward, W. T. (2011). Adolescent idiopathic scoliosis: 5-year to 20-year evidence-based surgical results. Journal of Pediatric Orthopedics, 31(1 Suppl), S61-S68. https://doi.org/10.1097/BPO.0b013e318fd87d5.
- Weiss, H. R., & Moramarco, M. (2013). Scoliosis – Treatment indications according to current evidence. OA Musculoskeletal Medicine, 1(1).
- Bettany-Saltikov, J., Weiss, H. R., Chockalingam, N., Kandasamy, G., & Arnell, G. (2016). A comparison of patient-reported outcome measures following different treatment approaches for adolescents with severe idiopathic scoliosis: A systematic review. Asian Spine Journal, 10(6), 1170-1194.
- Collis, D. K., & Ponseti, I. V. (1969). Long-term follow-up of patients with idiopathic scoliosis not treated surgically. The Journal of Bone and Joint Surgery. American Volume, 51(3), 425-445.
- Weiss, H. R., & Goodall, D. (2008). Rate of complications in scoliosis surgery – A systematic review of the PubMed literature. Scoliosis, 3(1), 9.
- Beauchamps, M., Labell, H., Grimard, G., et al. (1993). Diurnal variation of Cobb angle measurement in adolescent idiopathic scoliosis. Spine, 18(12), 1581-1883.
- Weiss, H. R., Verres, C., Steffan, K., & Heckel, I. (1999). Scoliosis and pain – Is there any relationship? In I. A. F. Stokes (Ed.), Research into Spinal Deformities 2 (pp. 293-296).
- Lehner-Schroth, C., & Auner-Gröbl, P. (2021). Dreidimensionale Skoliosebehandlung: Atmungs-Orthopädie System Schroth (9. Auflage). Elsevier Verlag.
- Weiss, H. R. (2000). Befundgerechte Physiotherapie bei Skoliose (1. Auflage). Pflaume Verlag (München).
- Danielsson, A. J., Wiklund, I., Pehrrson, K., & Nachemson, A. L. (2001). Health-related quality of life in patients with adolescent idiopathic scoliosis: A matched follow-up at least 20 years after treatment with brace or surgery. European Spine Journal, 10(4), 278-288.
- Danielsson, A. J., & Nachemson, A. L. (2001). Radiologic findings and curve progression 11 years after treatment for adolescent idiopathic scoliosis: Comparison of brace and surgical treatment with matching control group of straight individuals. Spine, 26(5), 516-523.
- Weiß, H. R., Lehnert-Schroth, C., Moramarco, M., & Moramarco, K. (2023). Schroth Best Practice: Die moderne konservative Skoliosebehandlung (3. Auflage). Pflaum Verlag.
- DiRocco, P. J., & Vaccaro, P. (1988). Cardiopulmonary function in adolescent patients with mild idiopathic scoliosis. Archives of Physical Medicine and Rehabilitation, 69(3), 198-201.
- Weber, B., Smyth, J. P., Briscoe, W. A., et al. (1975). Pulmonary function in asymptomatic adolescents with idiopathic scoliosis. American Review of Respiratory Disease, 111(3), 389-397.
- Negrini S, Minozzi S, Bettany-Saltikov J, Chockalingam N, Grivas TB, Kotwicki T, Maruyama T, Romano M, Zaina F.(2015).Brace for idiopathic scoliosis in adolescents. Cochrane Databayse Syst Rev.18;2015(6):CD006850.
- Costa L, Schlosse TP, Jimale H, Homans J, Kruyt MC, Castelein RM.(2021). The Effectiveness of Different Concepts of Bracing in Aolescent Idiopathic Scoliosis (AIS): A Systematic Review and Meta-Analyss. J Clin Med. 15;10(2):2145.doi:10.3390/jcm10102145.