SIE HABEN ODER KENNEN JEMANDEN MIT ARTHROSE?
Wir fassen auf dieser Seite alle wichtigsten Infos zusammen.
3300 Worte | 28 Minuten Lesezeit
Lieber Kunde, Patient und/oder (Fach)Arzt,
Mit dieser Seite möchten wir ihnen einen Einblick in das Thema Arthrose gewähren, auf dessen Problematik verweisen, unser entsprechendes Vorgehen schildern und unsere Behandlungsmethode erläutern. Hierfür beziehen wir uns ausschließlich auf wissenschaftliche Studien und unsere jahrelange Erfahrung in der Praxis. Wir möchten Ihnen die Möglichkeit geben, sich bereits im Vorhinein besser über die Thematik informieren und offene Fragen oder mögliche Unsicherheiten klären zu können, um so zu verstehen, was eigentlich hinter dieser Diagnose steckt.
Arthrose beschreibt einen Änderungsprozess des Knorpels in den Gelenken unseres Körpers. Dabei beeinflusst die Arthrose den Knorpel, den Knochen, die Bänder und die Muskulatur. Sie gehört zum normalen Alterungsprozess dazu und beschreibt den Vorgang des Abbaus von Knorpel. Arthrose gehört dabei zu einer sehr verbreiteten Erkrankung. Mehr als eine halbe Milliarde Menschen haben sie1 und ist dabei eine der hauptverantwortlichen Erkrankungen für Einschränkungen im Alter. Am häufigsten und tritt sie in den Knie-, Hüft-, Hand-, und Wirbelgelenke auf.2
Auf dieser Seite erfahren Sie, wie Sie bei Arthrose Symptome lindern und den Alltag wieder normal bewältigen können. Läuft es bei jedem zwangsläufig auf einen Gelenkersatz hinaus oder gibt es auch andere Lösungen? Die Antworten dazu und mehr erfahren sie hier.
WIE ENTSTEHT DIE PROBLEMATIK?
Die Ursache der Arthrose ist komplex. Diverse mechanische-, entzündliche und stoffwechseltechnische Faktoren liegen ihr zugrunde, die zu strukturellen Gelenksveränderungen führen. 3 Wichtig zu verstehen ist, dass Arthrose keine „Abnutzungs-Erkrankung“ ist. Es entsteht, ausgelöst durch unterschiedliche Faktoren, ein Ungleichgewicht zwischen Aufbau und Abbau des Gelenkgewebes.
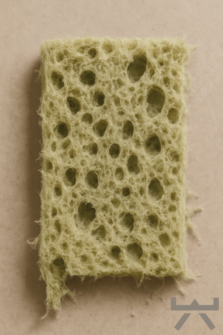
Um diesen Prozess vereinfacht zu beschreiben, kann man die Entstehung von Arthrose mit einem Schwamm vergleichen. Genau wie ein nasser Schwamm besteht unser Gelenkknorpel zum größten Teil auch aus Wasser. Dieser nasse Schwamm hilft, Kräfte zu absorbieren und abzufedern. Gleichzeitig schmiert er auch die Gelenkflächen. Damit unser Knorpel gesund bleibt, muss ihm ständig Wasser zugeführt werden. Schmutziges Abwasser bedarf es immer herausgepresst zu werden. Die regelmäßige Bewegung unseres Gelenks ist nun vergleichbar mit dem regelmäßigen Auswringen eines Schwamms. Sie entfernt schmutziges Abwasser und ermöglicht die Aufnahme von frischem, sauberem Wasser. Wenn wir uns aber nicht genug bewegen, kann sich schmutziges Wasser ansammeln, welches unsere Knorpelgesundheit beeinträchtigt. Genauso, wie wenn wir einen schmutzigen Schwamm nicht ausdrücken. Unser Knorpel braucht also regelmäßige Bewegung um sauber, gesund und hydratisiert zu bleiben.
Nicht nur zu viel oder zu wenig Bewegung, sondern auch eine schlechte Ernährung und Übergewicht spielen eine große Rolle bei Arthrose. Studien zeigen, dass eine Ernährungsweise mit hohem Anteil an Zucker und gesättigten Fettsäuren (denken sie hierbei an Produkte wie Fleisch- und Wurstwaren, Butter, Fertigprodukte, Süßwaren, etc.) den Gelenkknorpel und den darunter liegenden Knochen direkt schädigen können. 4 Die Lebensmittelauswahl stellt genau deswegen einen wesentlichen Faktor für die Entstehung und Schwere chronischer Schmerzen dar, indem sie Entzündungen verstärken. Moderne Lebensmittel haben oft hohe Anteile an entzündungsfördernden Omega-6-Fettsäuren im Vergleich zu entzündungshemmenden Omega-3-Fettsäuren. Idealerweise sollte dieses Verhältnis bei 2:1 bzw. 1:1 liegen. Dieses Verhältnis liegt in unserer westlichen und industrialisierten Ernährung, oftmals bei 20:1 oder 30:1 und führt zu einer verstärkten Sensibilisierung von Nervenfasern und Entzündungsschmerzen. 5
DAS PROBLEM UNSERER GESELLSCHAFT
Dass unsere Gesellschaft immer ungesünder lebt, muss mittlerweile nicht mehr diskutiert werden. Wo man vor 100 Jahren noch 20 Kilometer am Tag gelaufen ist, läuft der Mensch heutzutage im Durchschnitt nur noch 800 Meter am Tag. Dies hat sich während des Lockdowns noch einmal reduziert auf nur noch 200 Meter täglich. Ernährungstechnisch ist die Lage ähnlich: Dort, wo in Deutschland vor 160 Jahren im Durchschnitt 2120 Kalorien täglich konsumiert wurde, liegen wir heutzutage bei 3.539 Kalorien pro Tag. In Zahlen ausgedrückt bedeutet dies, wir haben die Energiezufuhr um 166% gesteigert obwohl wir uns zu 96% weniger bewegen. Die chronische Unterbelastung und Bewegungsmangel in Kombination mit unserer generell ungesunden Lebensstil führt heutzutage in den meisten Fällen zu Arthrose, nicht die schwere Arbeit, der Sport oder andere Faktoren. Unter Mythen erfahren sie hierzu mehr.
SYMPTOME
Schmerz ist für die meisten Menschen das wichtigste Symptom einer Arthrose. Dieser Schmerz tritt zunächst bei Bewegungsbeginn sowie bei Dauerbelastung auf und nimmt oft im Laufe des Tages zu. In späteren Phasen kommen auch Ruhe- und Nachtschmerzen hinzu. Steifheit bei Arthrose ist in der Regel eine Startsteifheit, die nach einigen Minuten verschwindet. An den Gelenkrändern können knöcherne Schwellungen (Knochenauswüchse) tastbar sein. Zusätzlich zu einer knöchernen Schwellung sehen wir auch öfter Weichteil- und Gelenkschwellungen.
Charakteristisch für Arthrose sind hörbare und fühlbare Crepitationen (es knackt und/oder knirscht), die wahrscheinlich durch raue Gelenkoberflächen und die knöchernen Ausbuchtungen an den Gelenkrändern verursacht werden und an den Bändern entlang streifen. Manchmal kommt es zu einer entzündlichen Reaktion, die zu Schmerzen, Schwellungen und einem Temperaturanstieg im Gelenk führen kann.
Ein weiteres Merkmal der Arthrose ist die Entwicklung von Bewegungseinschränkungen des Gelenks. Zudem kann es durch zunehmende Gelenksänderungen zu Gelenkspositionsveränderungen, wie beispielsweise einer X- oder O-Stellung des Knies, kommen. Diese Positionsveränderungen führen öfter zu Beschwerden über Instabilität. Stabilitätsprobleme tragen dann zu einem Gefühl der Unsicherheit bei der Ausübung von Aktivitäten bei. Arthrose kann Probleme bei der Ausführung täglicher Aktivitäten verursachen, wie Gehen, Treppensteigen, Sitzen und Aufstehen, sowie Socken und Schuhe anziehen.6
MYTHEN
Gelenkverschleiß = Schmerz
Bei Bildgebung wird oft Arthrose entdeckt, obwohl Patienten beschwerdefrei sind. Sowohl Röntgen-, als auch MRT-Untersuchungen zeigen nur einen moderaten Zusammenhang zwischen Schmerz und struktureller Arthrose 7 und über 40% der Menschen mit Kniearthrose haben keine Schmerzen oder Behinderungen. 8 Bildgebende Untersuchung ist daher mittlerweile nicht mehr notwendig, um Arthrose zu diagnostizieren. Eine Notwendigkeit besteht nur dann, wenn der Verdacht auf Gicht, Infektion oder entzündliche Probleme besteht. 9
Ein zusätzliches Argument dafür, dass Gelenkverschleiß nicht direkt in Verbindung mit Schmerzen steht, besteht darin, dass wir wissen, dass ein Gewichtsverlust bei Übergewichtigen mit diagnostizierter Arthrose eine effektive Therapieart darstellt, um Schmerzen zu reduzieren (mehr Infos hierzu folgen). 10 Wäre der Gelenkverschleiß verantwortlich für den Schmerz, wäre es eher unwahrscheinlich, dass eine Gewichtsabnahme Schmerzen lindern kann, da sich das Gelenk durch die Gewichtsabnahme strukturell nicht verändert.
Arthrose wird durch schwere Arbeit verursacht.
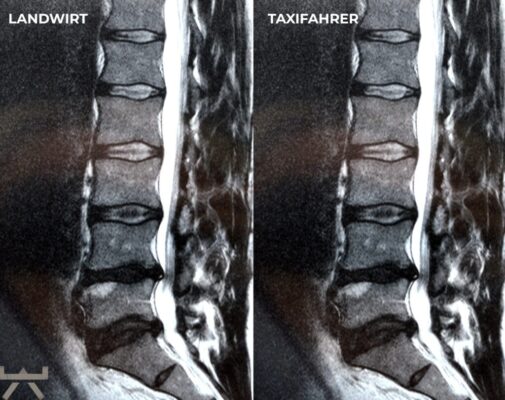
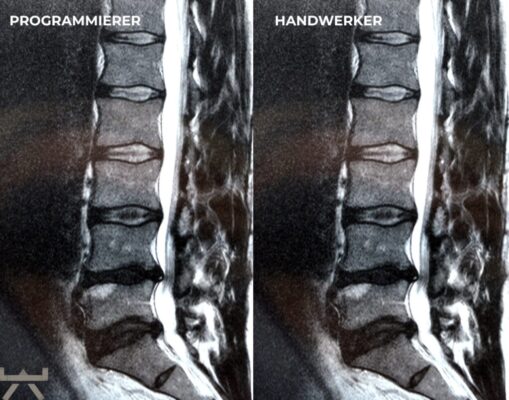
Viele machen ihre Arbeit oder ihren Sport für Arthrose verantwortlich, obwohl die meisten Forschungsergebnisse feststellen, dass unsere beruflichen und freizeitlichen Aktivitäten einen relativ geringen Einfluss auf strukturelle Veränderungen haben. Eine der interessantesten Möglichkeiten, dies zu demonstrieren, sind MRT-Studien an schmerzfreien genetisch eineiigen Zwillingen, die aber sehr unterschiedliche berufliche und freizeitliche Aktivitätsniveaus haben, und trotzdem sehr ähnlich aussehende Scans aufweisen. Studien zeigen uns diesbezüglich, dass eine Wirbelsäule, die den größten Teil des Tages sitzt, jener bemerkenswert ähnlichsieht, welche den ganzen Tag schwere Arbeit leisten muss. 11
Allgemein weniger bekannt ist die Tatsache, dass Gelenkbewegungen und -belastungen unseren Gelenkknorpel in Wahrheit gesund halten. Durch die ständige Bewegung von Wasser in und aus unserem Knorpel, wird er mit Nährstoffen versorgt und Abfallprodukte entfernt (denk an unser Schwammbeispiel). Eine chronische Unterbelastung unserer Gelenke nährt weder unseren Knorpel, noch schwemmt sie schädliche Abfallprodukte aus! Bewegungsmangel und einer ungesunde Lebensstil sind die Schlüsselfaktoren und Treiber von Arthrose, nicht Verschleiß! 12
Passive Maßnahmen haben einen Mehrwert bei Arthrose
In der Behandlung von Arthrose werden, sowohl in der Physiotherapie, als auch in der Medizin öfter passive Maßnahmen eingesetzt. Bekannte passive Maßnahmen in der Physiotherapie sind Massagen und manuelle Therapie. Eine Massage wird bei uns in der Physiotherapie jedoch nur selten eingesetzt, da die Forschung zeigt, dass Massage auf muskulärer- und Durchblutungsebene kaum bis keine Wirkung hat.
Eine manuelle Therapie kann eingesetzt werden, um Gelenkfunktionsstörungen zu beheben. Da wir allerdings wissen, dass Gelenkfunktionsstörungen und -einschränkungen bei Arthrose aufgrund einer Knorpelveränderung verursacht wird und wir hier mittels einer manuellen Therapie kaum bis keinen Einfluss darauf haben, wird auch hier die manuelle Therapie bei uns nur selten bei dieser Diagnose eingesetzt. Eine manuelle Therapie wird, wenn dies nötig ist, höchstens am Anfang eingesetzt, um Voraussetzungen für eine aktive Therapie zu schaffen.
Bekannte passive Maßnahmen in der Medizin sind wiederum Akupunktur und orthopädische Einlagen. Wir haben uns diese Behandlungsmethoden jeweils angeschaut und in ihrer wissenschaftlichen Effektivität oder Ineffektivität bewertet:
- Akupunktur hat wahrscheinlich nur einen kleinen oder keinen Effekt bei der Schmerzreduktion im Vergleich zu einer Scheinbehandlung. 13
- Orthopädische Einlagen zeigen keinen signifikanten Effekt auf Schmerz oder Funktion zu normalen Einlagen. 14
Laufen führt zu Arthrose
Oft hören wir, dass Laufen zu Knie- oder Hüftarthrose führt. Da beim Laufen öfter Verletzungen im Unterkörper entstehen, könnte man annehmen, dass Laufen langfristig einen schlechten Effekt auf die Knorpelgesundheit hat und folglich zu Arthrose führen kann. Studien zeigen aber, dass Freizeitlaufen nicht mit einem größeren Kniearthroserisiko assoziiert ist. 15, 16 Es hat sich sogar herausgestellt, dass Laufen das Risiko für eine Hüftarthrose reduziert. 17
Bei einer Arthrose kann oder soll man nicht mehr Joggen gehen
Obwohl das Joggen bei einer diagnostizierten Arthrose oft zu Problemen führt, ist es nicht so, dass man bei Arthrose nie wieder Joggen kann oder soll. Eine Rückkehr zum Laufen ist oft möglich, wenn eine graduelle Belastung und Kräftigung, sowie eventueller Gewichtsverlust stattgefunden hat.18
Bei einer Arthrose soll man Schwimmen und Fahrrad fahren
Oft wird zu Patienten mit Arthrose gesagt, dass sie Schwimmen oder Fahrrad fahren sollen. Diese Art von Belastung wäre gelenksschonend und daher wichtig bei Arthrose. Generell möchten wir jede Art von Aktivität stimulieren und befürworten. Wenn sie daher gerne Fahrrad fahren oder Schwimmen gehen, dann machen sie das auf jeden Fall weiter. Allerdings ist wichtig zu verstehen, dass eine gelenkschonende Aktivität bei Arthrose ihnen wahrscheinlich, was ihre Arthrose angeht, nicht weiterbringt. Denken sie noch mal an unser Schwammbeispiel. Knorpel braucht eine Belastung bzw. Kompression, um sich mit Nährstoffen versorgen zu können, Abfallprodukte zu entfernen und die Schmierfunktion zu verbessern. Findet keine oder nur eine geringe Gelenksbelastung statt, haben wir auf Knorpelebene kaum bis gar keine Wirkung.
Bei einer Arthrose kommt man nicht um ein Gelenkersatz herum
Nur 30% der Patienten, bei denen ein Arzt eine Kniegelenksarthrose diagnostiziert hat, werden tatsächlich im Laufe ihres Lebens mit einem Gelenkersatz versorgt. 19 Durch den richtigen Umgang mit den Schmerzen, eine Trainingstherapie und gegebenenfalls eine Gewichtsreduktion lassen sich viele Gelenkersatzoperationen vermeiden. 20, 21
OPERATION? JA ODER NEIN?
Patienten wird oft erzählt: „Ich sehe sie dann in zwei Jahren zum Gelenkersatz“. Allerdings ist ein Gelenkersatz bei jemanden, der den Umgang mit Schmerzen nicht wirklich versteht und dazu keine adäquate Trainingstherapie und/oder eine Gewichtskontrolle probiert hat, nicht angemessen. Darüber hinaus ist es wichtig, Patienten zu identifizieren, die potenziell schlecht auf einen Gelenkersatz ansprechen. Beispiele hierzu sind Patienten mit geringer Schmerzintensität, geringen radiologischen Veränderungen, starkem Übergewicht, weitläufigen Schmerzen und psychischen Belastungen. All diese Faktoren können durch eine nicht-operative Behandlung angegangen werden.
Entscheidet man sich doch für ein Gelenkersatz, ist es wichtig zu verstehen, dass dieser ausschließlich für Arthrose im Endstadium, wenn vorher ein 6-monatiger konservativer Therapieversuch fehlgeschlagen hat, effektiv ist. 22 Es müssen beim Patienten große Einschränkungen bestehen wie z.B. Schlafverlust durch Schmerz oder eine stark verringerte Laufdistanz. Obwohl ein Gelenkersatz eine effektive und sichere Operationsart ist, sind bei einer Operation immer Risiken verbunden. Bis zu 25% der Patienten leiden nach einer Gelenkersatzoperation immer noch unter Schmerzen und Funktionseinschränkungen. 2
Oft wird, je nach Arthrosegrad und -lokalisierung, eine Teilprothese verwendet anstatt eines kompletten Gelenkersatzes. Eine Teilprothese ist aufgrund der schnelleren Heilungs- und Rehabilitationszeit 23 und der geringeren Komplikationsrate 24 eine weitere mögliche Option.
Eine weitere Operationsart bei Arthrose bildet eine Arthroskopie (Gelenkspiegelung). Bei einer Arthroskopie wird eine Sonde, das Arthroskop, durch kleine Hautschnitte in das Gelenk eingeführt. Per Mini-Videokamera werden nun Bilder aus dem Gelenk übertragen und anhand Dieser das Arthroskop gesteuert. Studien zeigen, dass eine Arthroskopie bei Arthrose keinen rigorosen Nachweis ihres Nutzens hat und die Operationsart im Vergleich zu einer Scheinbehandlung deutlich mehr Nebenwirkungen hat. 25, 26, 27
WAS KÖNNEN SIE ALS PATIENT ODER ARZT BEI/VON UNS ERWARTEN?
Wie bei jedem unserer (neuen) Patienten, erwartet sie zu Beginn der ersten Therapiesitzung ein ausführliches Anamnesegespräch mit einem unserer Therapeuten, um für die Therapie relevante Information zu evaluieren und mögliche Kontraindikationen oder sogenannte „Red Flags“ auszuschließen. Danach wird eine gründliche Untersuchung durch den Therapeuten vorgenommen, um den aktuellen Rehabilitationsstand genauestens festlegen zu können.
Zudem wird gemeinsam mit dem Patienten ein individuelles Anforderungsprofil erstellt, welches speziell auf die täglichen Anforderungen im Leben des Patienten abgestimmt ist. Ziel ist es, einen klar objektiv definierten IST-Standpunkt zu gestalten und mittels erster Planungen den zu erreichenden Soll-Stand zu formulieren. Dieser Weg wird durch den Transfer der Therapie stattfinden und laufend neu motorisiert und evaluiert, um zu jedem Zeitpunkt über den aktuellen Leistungszustand des Patienten informiert zu sein.
Um diese Art der Methodik noch effizienter zu gestalten und das volle Potenzial aus der Behandlung schöpfen zu können, bieten wir ihnen optional die Möglichkeit der erweiterten Therapiezeit an. Ziel dieser Zusatzleistung ist es, unser Behandlungspotential voll auszuschöpfen, eine qualitativ hochwertige Therapie zu garantieren und damit das Therapieergebnis zu optimieren. Durch das erweiterte Konzept können unsere Therapeuten deshalb noch effizienter an dem Therapieprozess arbeiten.
Es ist an der Zeit den Schwamm auszudrücken
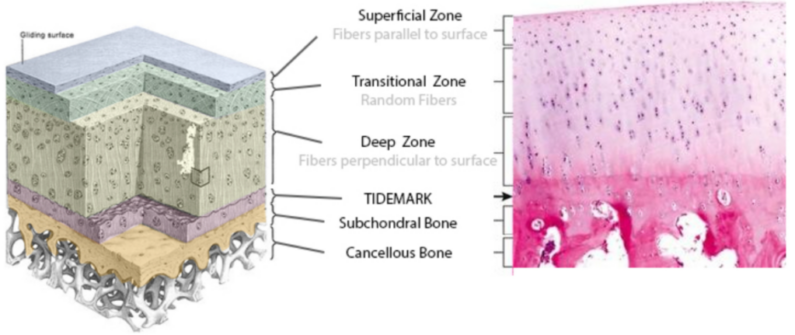
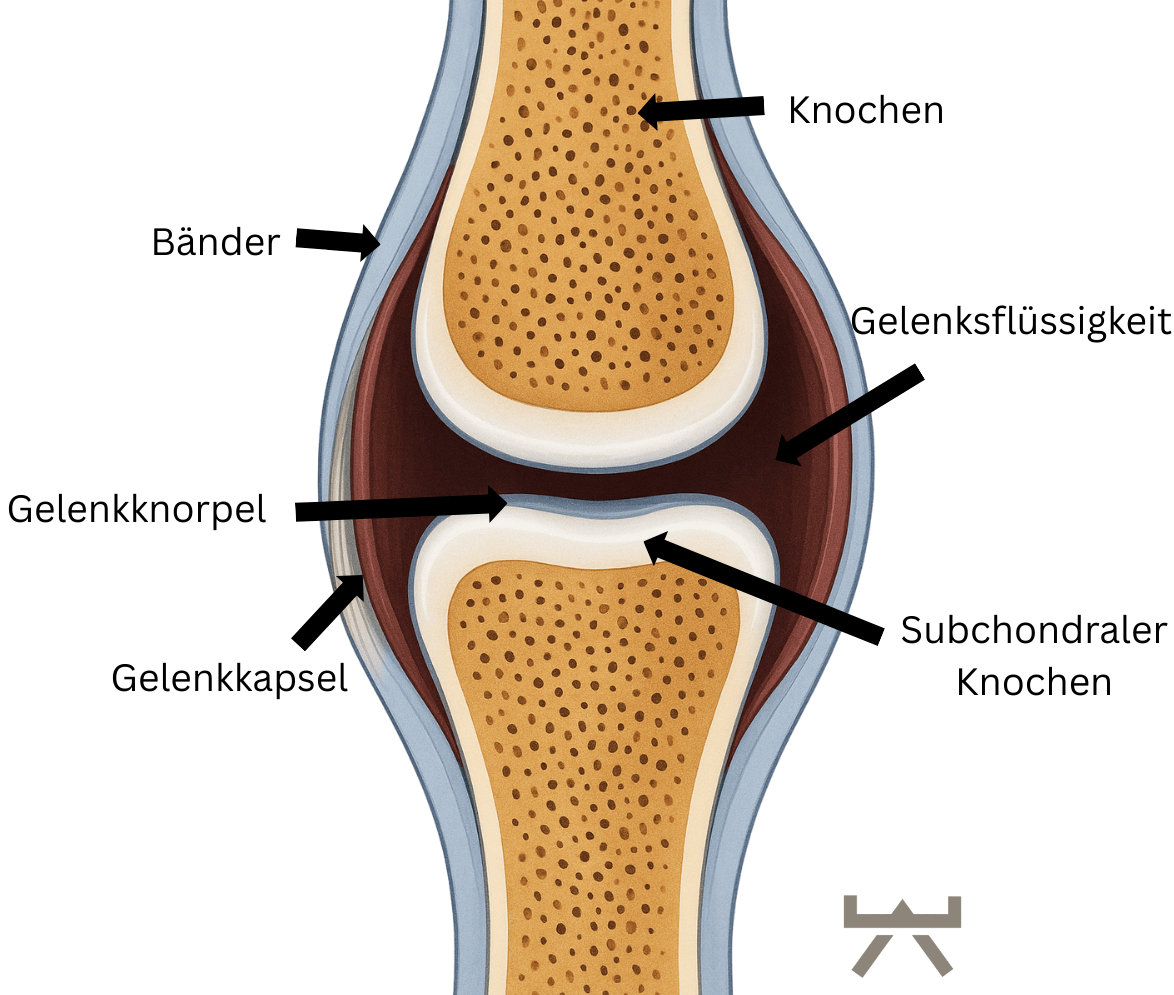
Es ist allgemein bekannt, dass der Gelenkknorpel keine Nerven- oder Blutgefäßversorgung hat und daher sämtliche Nährstoffe aus das darunter liegende Knochengewebe und Synovialflüssigkeit (Gelenkflüssigkeit) gewonnen werden müssen. 28 Die Gelenkflüssigkeit wird ausgepresst, wenn der Gelenkknorpel durch eine Last stimuliert wird und anschließend erneut aufgenommen, wenn der Druck nachlässt (Schwamm-Beispiel). 29 Mit anderen Worten: Eine Belastung durch körperliche Aktivität ist für den Knorpel dringend notwendig, um seine normale Funktion und Integrität zu erreichen. Belastung sorgt dafür, dass das Eindringen der Nährstoffe in den Gelenkknorpel gefördert und die Stoffwechselprodukte herausdrückt werden. 30
Training sorgt aber nicht nur dafür, dass wir unsere Knorpel versorgen, sondern auch dafür, dass die Schmierfunktion des Knorpels wieder optimiert wird. Eine Schlüsselkomponente in unseren Schmierstoffen ist Lubricin. Lubricin schützt unseren Knorpel und wirkt Entzündungen entgegen. 31, 32, 33 Das Fantastische dabei ist, dass wir mit gesunder Bewegung ein Gleitmittelreservoir in unseren Gelenken aufbauen können. 34 Dieses Phänomen lässt sich an unseren Augen beobachten: Unsere Augenlider gleiten auf unseren Augen: Das ist Lubricin in Aktion.
Neues Knorpelgewebe lässt sich (durch ein Training) leider nicht aufbauen, allerdings können wir die Versorgung, Qualität und Schmierfunktion des noch bestehenden Knorpels optimieren. Da Knorpel keine Nervenversorgung besitzt, kann man Knorpelgewebe auch nicht spüren. Die Schmerzen, die durch Arthrose verursacht werden, entspringen in erster Linie dem direkt darunter liegenden Knochen, der sogenannte subchondrale Knochen (sub = unter, chondro = Knorpel). Wir wissen, dass wir durch das Training nicht nur einen Einfluss auf unser Knorpelgewebe, sondern auch auf das subchondrales Knochengewebe, unsere Gelenkskapseln und -bänder und die umliegende Muskulatur (alle Strukturen, die durch eine Arthrose betroffen sind) haben.
Wie sieht das Training bei uns aus?
Ihnen sollte jetzt bekannt sein, dass und warum Training bei Arthrose wichtig ist. Die nächste Frage wäre dann natürlich, wie ein Training bei Arthrose aussieht bzw. auszusehen hat. Das Training unterteilen wir in zwei Kategorien, wobei wir die allgemeine und spezifische Belastbarkeit erhöhen möchten.
Eine Erhöhung der allgemeinen Belastbarkeit umfasst eine erhöhte allgemeine Aktivität im Alltag. Es handelt sich hierbei um eine tägliche Bewegung von 20 bis 40 Minuten mit einer Herzfrequenz von ungefähr 140. Dies wäre erreichbar, wenn man täglich ungefähr 10.000 Schritte schafft. Diese 10.000 Schritte haben mehrere Vorteile:
- Eine erhöhte Aktivität hilft dabei mögliches Übergewicht zu reduzieren.
- Eine erhöhte Aktivität führt zu einer erhöhten Durchblutung. Diese Mehrdurchblutung wäscht Entzündungsmediatoren aus und hat dadurch schmerzlindernde Effekte.
- Eine bessere allgemeine Belastbarkeit führt zu einer besseren Regeneration, schützt vor Überbelastungsschäden und führt zu einer besseren Funktion des Immunsystems.
Diese erhöhte Aktivität oder 10.000 Schritte werden wir aus Zeitgründen nicht während der Therapie hier vor Ort durchführen und wird daher ihre wichtigste „Hausaufgabe“. Sollte diese erhöhte Aktivität am Anfang durch z.B. Schmerzen ein Problem darstellen, wird zuerst mit einer Erhöhung der spezifischen Belastbarkeit angefangen um diese erhöhte Aktivität später zu ermöglichen.
Durch eine Erhöhung der spezifischen Belastbarkeit verschaffen wir die bereits erwähnten Effekte: Eine bessere Versorgung und Schmierfunktion des Knorpels, das Aufbauen von einem Gleitmittelreservoir und einer besseren Belastbarkeit der umliegenden Strukturen. Dies machen wir, indem ein gezieltes Krafttraining durchgeführt wird. Je nachdem, wo sich die Arthrose befindet, werden unterschiedliche Übungen durchgeführt, die das betroffene Gelenk belasten. Bei einer Arthrose im Knie- oder Hüftgelenk werden beispielsweise Übungen wie Kniebeugen, Ausfallschritte, Kreuzheben oder Beinpresse ausgeführt. Wichtig ist, dass während der Übung eine Kompression bzw. ein Druckaufbau im betroffenen Gelenk stattfindet (der Schwamm muss ausgedruckt werden damit er sich nachher mit frischem Wasser auffüllen kann). Die Übungen werden bei uns im Kraftausdauerbereich durchgeführt, das bedeutet pro Übung werden 3 bis 5 Durchgänge a 12- 20 Wiederholungen ausgeführt. Wichtig hierbei ist, dass das Wiederholungstempo langsam und kontrolliert ist. Je schneller die Bewegung, desto höher die Gelenksbelastung. Da aber die Gelenksbelastbarkeit bei einer Arthrose nicht optimal ist, muss dies, vor allem am Anfang, vermieden werden.
Es macht Sinn dieses Training für einen längeren Zeitraum mehrmals pro Woche durchzuführen. Obwohl wir in der Physiotherapie zeittechnisch und frequenztechnisch unsere Grenzen haben, bieten wir ihnen mehrere Möglichkeiten ein frequenteres und längeres Training zu ermöglichen.
Oft sehen wir, dass am Anfang das Training zu einer (leichten) Schmerzverschlimmerung führt und dass Schmerzen auch während des Trainings auftreten. Schmerzen während des Trainings sind normal und legen sich in der Regel, sobald man aktiver und fitter wird. 35 Gelenke brauchen Bewegung, sogar, wenn sie weh tun; dadurch werden sie belastbarer und gesünder.
Patienten mit schwerer Arthrose wird oft gesagt: „Bei Ihren Knien reibt Knochen auf Knochen. Es gibt nicht viel, dass sie tun können.“ Training ist allerdings auch bei Menschen mit starken Schmerzen und einen Nachweis fortgeschrittener arthrotischer Veränderungen von Vorteil. 36
Ernährungsumstellung und Gewichtsabnahme
Sollten Sie Übergewicht haben oder sich im Allgemeinen ungesund ernähren, kommen Sie bei einer diagnostizierten Arthrose nicht drum herum dieses Thema anzugehen. Eine Gewichtsabnahme bei Übergewichtigen mit Arthrose ist eine effektive Therapiemethode, um Beschwerden zu reduzieren. Schon ein Gewichtsverlust von 5% geht mit einer relevanten Schmerzreduktion einher. Eine Reduktion des Körpergewichts um ganze 10% kann sogar zu einer 50%-igen Schmerzreduktion führen und die Wahrscheinlichkeit für einen notwendigen Gelenkersatz reduzieren. 37, 38
Übermäßiges Körperfett, vor allem Bauchfett, kann man mittlerweile klassifizieren als entzündungsprovozierende Hormondrüsen. Diese erzeugen eine Entzündungskaskade, die ein Hauptfaktor sowohl für Arthrose, als auch weitere Krankheiten wie Tendinopathie (Sehnprobleme), Osteopenie (Vorstufe von Osteoporose) und Sarkopenie darstellt. 39 Viele denken, dass Übergewicht aufgrund von erhöhtem Druck und Kräften auf den Körper Gelenk- und Muskelschmerzen verursacht. Hier ist absolut was für zu sagen, allerdings sind die erhöhten Entzündungswerte oft hauptverantwortlich für die meisten Probleme. Abnehmen hilft, Symptome aller Arten von Arthrose zu reduzieren. Sogar in der Schulter und in den Händen.
Lebensmittel, die reich an Omega-3-Fettsäuren, Vitamin D, Selen, Magnesium und Zink sind, können die schmerzlindernden Wirkungen anderer Therapieverfahren für chronische Schmerzen erheblich unterstützen. Beispiele hierfür sind Heidelbeeren, Himbeeren, Gemüse, Zitrusfrüchte, Chiasamen, Nüsse, fettreicher Fisch, Kurkuma, Ingwer, Sojabohnen und grüner Tee. 5
Das Gesamtpaket ist wichtig
Wichtig in der Therapie ist, dass wir nicht nur die lokale Knie- oder Hüftarthrose behandeln, sondern das Gesamtpaket. Training und Ernährung sind sehr wichtig, umfassen aber nicht alle Faktoren die beeinflusst und optimiert werden können. Außer einer zucker- / fettreichen Ernährung und Übergewicht, gibt es weitere Faktoren die zu chronischen Entzündungen führen können. Regelmäßig rauchen, viel trinken, keinen Sport treiben, ein hohes Stressniveau und schlechter Schlaf gehören unter anderem zu diesen Faktoren. Häufig führt dies zu folgenden Symptomen:
- Anhaltende Schmerzen
- Anhaltende Müdigkeit
- Anhaltende schlechter Laune
- Anhaltende Darmprobleme
- Wunde Stellen im Mund
- Hautausschläge
- Konzentrationsschwierigkeiten
Chronische Entzündungen sind nicht nur wichtig für die Entstehung, Aufrechterhaltung und Verschlimmerung einer Arthrose, sondern können auch Herz-Kreislauf-Erkrankungen, Leberfunktionsstörungen, Nierenerkrankungen, Schlaganfälle, Demenz, Krebs, Diabetes, Müdigkeit und Depressionen verursachen.
Es ist also von größter Wichtigkeit, dass wir alle möglichen Faktoren, sowohl jene, die einen Einfluss auf chronische Entzündungen haben, als auch Arthrose an sich behandeln. Durch ein gezieltes Training, eine Ernährungsumstellung und Gewichtsabnahme beheben wir damit einige Faktoren. Mit unseren Verhaltensänderungs-, Schlaf- und Stressblogs und einer systematischen Umsetzung dieser Themen während der Therapie versuchen wir ihnen alle Mittel an die Hand zu geben, um auch die restlichen Faktoren als Therapieziel zu optimieren.
Unsere Therapeuten haben sich alle mit dem Themen Ernährungs- und Lebensstiloptimierung und dessen Bedeutung für unsere Gesundheit und Belastbarkeit auseinandergesetzt und wurden diesbezüglich intern geschult. Für uns ist dies ein zusätzlicher Faktor, der während des Therapieprozesses angesprochen wird.
Lasst uns zusammen das Beste aus ihrer Therapie rausholen
Um ein optimales Therapieergebnis zu erreichen ist eine gegenseitige Kooperation zwischen Therapeuten und Patienten notwendig. Mit dieser Seite möchten wir ihnen eine ausführliche Übersicht aller Maßnahmen und dessen Effektivität verschaffen. Wie sie sehen, bedeutet die Diagnose „Arthrose“ alles andere als das Ende der Welt und die meisten durch das Krankheitsbild verursachten Probleme lassen sich in der Regel gut beheben. Wir zeigen ihnen den Weg und werden sie während Ihres gesamten Therapieprozesses unterstützen. Wenn sie sich auf unsere Kompetenz verlassen, kooperieren und Selbstverantwortung zeigen, liegt ein vielversprechendes Ergebnis vor ihnen.
Bei diesem Blog handelt es sich um eine kostenlose Wissensvermittlung der betroffenen Krankheitsbilder. Da sich die Krankheitsbilder trotz klinischer Diagnosen häufig unterschiedlich in ihren Symptomen präsentieren können, bedarf es einer fachgerechten Abklärung. „Dadurch kann mit gezielten therapeutischen Massnahmen an der individuellen Problematik gearbeitet werden.
QUELLENANGABE
- Safiri, S., Kolahi, A. A., Smith, E., Hill, C., Bettampadi, D., Mansournia, M. A., … & Cross, M. (2020). Global, regional and national burden of osteoarthritis 1990-2017: a systematic analysis of the Global Burden of Disease Study 2017. Annals of the rheumatic diseases, 79(6), 819-828.
- Hunter, D. J., & Bierma-Zeinstra, S. (2019). Osteoarthritis. The Lancet, 393(10182), 1745-1759.
- Oo, W. M., Linklater, J. M., Bennell, K. L., Yu, S., Fu, K., Wang, X., … & Hunter, D. J. (2020). Superb microvascular imaging in low-grade inflammation of knee osteoarthritis compared with power Doppler: clinical, radiographic and MRI relationship. Ultrasound in medicine & biology, 46(3), 566-574.
- Sekar, S., Shafie, S. R., Prasadam, I., Crawford, R., Panchal, S. K., Brown, L., & Xiao, Y. (2017). Saturated fatty acids induce development of both metabolic syndrome and osteoarthritis in rats. Scientific reports, 7(1), 1-11.
- Bjørklund, G., Aaseth, J., Doşa, M. D., Pivina, L., Dadar, M., Pen, J. J., & Chirumbolo, S. (2019). Does diet play a role in reducing nociception related to inflammation and chronic pain?. Nutrition, 66, 153-165.
- voor Fysiotherapie, K. N. G. (2010). KNGF-richtlijn Artrose heup-knie.
- Damen, J., Schiphof, D., Ten Wolde, S., Cats, H. A., Bierma-Zeinstra, S. M. A., & Oei, E. H. G. (2014). Inter-observer reliability for radiographic assessment of early osteoarthritis features: the CHECK (cohort hip and cohort knee) study. Osteoarthritis and cartilage, 22(7), 969-974.
- Culvenor, A. G., Øiestad, B. E., Hart, H. F., Stefanik, J. J., Guermazi, A., & Crossley, K. M. (2019). Prevalence of knee osteoarthritis features on magnetic resonance imaging in asymptomatic uninjured adults: a systematic review and meta-analysis. British journal of sports medicine, 53(20), 1268-1278.
- Ryan, S. (2018). The treatment and management of osteoarthritis. Nurse Prescribing, 16(12), 594-599.
- Messier, S. P., Mihalko, S. L., Legault, C., Miller, G. D., Nicklas, B. J., DeVita, P., … & Loeser, R. F. (2013). Effects of intensive diet and exercise on knee joint loads, inflammation, and clinical outcomes among overweight and obese adults with knee osteoarthritis: the IDEA randomized clinical trial. Jama, 310(12), 1263-1273.
- Battié, M. C., Videman, T., & Parent, E. (2004). Lumbar disc degeneration: epidemiology and genetic influences. Spine, 29(23), 2679-2690.
- Vincent, T. L., & Wann, A. K. (2019). Mechanoadaptation: articular cartilage through thick and thin. The Journal of physiology, 597(5), 1271-1281.
- Vickers, A. J., Vertosick, E. A., Lewith, G., MacPherson, H., Foster, N. E., Sherman, K. J., … & Acupuncture Trialists‘ Collaboration. (2018). Acupuncture for chronic pain: update of an individual patient data meta-analysis. The Journal of Pain, 19(5), 455-474.
- Bennell, K. L., Bowles, K. A., Payne, C., Cicuttini, F., Williamson, E., Forbes, A., … & Hinman, R. S. (2011). Lateral wedge insoles for medial knee osteoarthritis: 12 month randomised controlled trial. Bmj, 342.
- Lo, G. H., Driban, J. B., Kriska, A. M., McAlindon, T. E., Souza, R. B., Petersen, N. J., … & Suarez‐Almazor, M. E. (2017). Is There an Association Between a History of Running and Symptomatic Knee Osteoarthritis? A Cross‐Sectional Study From the Osteoarthritis Initiative. Arthritis care & research, 69(2), 183-191.
- Timmins, K. A., Leech, R. D., Batt, M. E., & Edwards, K. L. (2017). Running and knee osteoarthritis: a systematic review and meta-analysis. The American journal of sports medicine, 45(6), 1447-1457.
- Williams, P. T. (2013). Effects of running and walking on osteoarthritis and hip replacement risk. Medicine and science in sports and exercise, 45(7), 1292.
- Caneiro, J. P., O’Sullivan, P. B., Roos, E. M., Smith, A. J., Choong, P., Dowsey, M., … & Barton, C. J. (2020). Three steps to changing the narrative about knee osteoarthritis care: a call to action. British journal of sports medicine, 54(5), 256-258.
- Burn, E., Murray, D. W., Hawker, G. A., Pinedo-Villanueva, R., & Prieto-Alhambra, D. (2019). Lifetime risk of knee and hip replacement following a GP diagnosis of osteoarthritis: a real-world cohort study. Osteoarthritis and cartilage, 27(11), 1627-1635.
- Skou, S. T., Roos, E. M., Laursen, M. B., Rathleff, M. S., Arendt-Nielsen, L., Rasmussen, S., & Simonsen, O. (2018). Total knee replacement and non-surgical treatment of knee osteoarthritis: 2-year outcome from two parallel randomized controlled trials. Osteoarthritis and cartilage, 26(9), 1170-1180.
- Skou, S. T., & Roos, E. M. (2017). Good Life with osteoArthritis in Denmark (GLA: D™): evidence-based education and supervised neuromuscular exercise delivered by certified physiotherapists nationwide. BMC musculoskeletal disorders, 18(1), 1-13.
- Ferket, B. S., Feldman, Z., Zhou, J., Oei, E. H., Bierma-Zeinstra, S. M., & Mazumdar, M. (2017). Impact of total knee replacement practice: cost effectiveness analysis of data from the Osteoarthritis Initiative. bmj, 356.
- Santoso, M. B., & Wu, L. (2017). Unicompartmental knee arthroplasty, is it superior to high tibial osteotomy in treating unicompartmental osteoarthritis? A meta-analysis and systemic review. Journal of Orthopaedic Surgery and Research, 12(1), 1-10.
- Davidson, D. J., Spratt, D., & Liddle, A. D. (2019). Implant materials and prosthetic joint infection: the battle with the biofilm. EFORT open reviews, 4(11), 633-639.
- Thorlund, J. B., Juhl, C. B., Roos, E. M., & Lohmander, L. S. (2015). Arthroscopic surgery for degenerative knee: systematic review and meta-analysis of benefits and harms. bmj, 350.
- Brignardello-Petersen, R., Guyatt, G. H., Buchbinder, R., Poolman, R. W., Schandelmaier, S., Chang, Y., … & Vandvik, P. O. (2017). Knee arthroscopy versus conservative management in patients with degenerative knee disease: a systematic review. BMJ open, 7(5), e016114.
- Siemieniuk, R. A., Harris, I. A., Agoritsas, T., Poolman, R. W., Brignardello-Petersen, R., Van de Velde, S., … & Kristiansen, A. (2017). Arthroscopic surgery for degenerative knee arthritis and meniscal tears: a clinical practice guideline. Bmj, 357.
- Somogyi, C. S., Matta, C., Foldvari, Z., Juhász, T., Katona, É., Takács, Á. R., … & Zákány, R. (2015). Polymodal transient receptor potential vanilloid (TRPV) ion channels in chondrogenic cells. International journal of molecular sciences, 16(8), 18412-18438.
- Wilusz, R. E., Sanchez-Adams, J., & Guilak, F. (2014). The structure and function of the pericellular matrix of articular cartilage. Matrix biology, 39, 25-32.
- Dong, X., Li, C., Liu, J., Huang, P., Jiang, G., Zhang, M., … & Zhang, X. (2021). The effect of running on knee joint cartilage: a systematic review and meta-analysis. Physical Therapy in Sport, 47, 147-155.
- Jay, G. D., & Waller, K. A. (2014). The biology of lubricin: near frictionless joint motion. Matrix Biology, 39, 17-24.
- Davis III, T. E., Kurtz, P. F., Gardner, A. W., & Carman, N. B. (2007). Cognitive-behavioral treatment for specific phobias with a child demonstrating severe problem behavior and developmental delays. Research in Developmental Disabilities, 28(6), 546-558.
- Bao, J. P., Chen, W. P., & Wu, L. D. (2011). Lubricin: a novel potential biotherapeutic approaches for the treatment of osteoarthritis. Molecular biology reports, 38(5), 2879-2885.
- Musumeci, G., Castrogiovanni, P., Trovato, F. M., Imbesi, R., Giunta, S., Szychlinska, M. A., … & Mobasheri, A. (2015). Physical activity ameliorates cartilage degeneration in a rat model of aging: a study on lubricin expression. Scandinavian journal of medicine & science in sports, 25(2), e222-e230.
- Sandal, L. F., Roos, E. M., Bøgesvang, S. J., & Thorlund, J. B. (2016). Pain trajectory and exercise-induced pain flares during 8 weeks of neuromuscular exercise in individuals with knee and hip pain. Osteoarthritis and cartilage, 24(4), 589-592.
- Skou, S. T., & Roos, E. M. (2019). Physical therapy for patients with knee and hip osteoarthritis: supervised, active treatment is current best practice. Clin Exp Rheumatol, 37(suppl 120), 112-17.
- Messier, S. P., Mihalko, S. L., Legault, C., Miller, G. D., Nicklas, B. J., DeVita, P., … & Loeser, R. F. (2013). Effects of intensive diet and exercise on knee joint loads, inflammation, and clinical outcomes among overweight and obese adults with knee osteoarthritis: the IDEA randomized clinical trial. Jama, 310(12), 1263-1273.
- Robson, E. K., Hodder, R. K., Kamper, S. J., O’Brien, K. M., Williams, A., Lee, H., … & Williams, C. M. (2020). Effectiveness of weight-loss interventions for reducing pain and disability in people with common musculoskeletal disorders: a systematic review with meta-analysis. journal of orthopaedic & sports physical therapy, 50(6), 319-333.