SIE HABEN ODER KENNEN JEMANDEN MIT EINEM MENISKUSRISS?
Wir fassen auf dieser Seite alle wichtigsten Infos zusammen.
3300 Worte | 28 Minuten Lesezeit
Lieber Kunde, Patient und/oder (Fach)Arzt,
Mit dieser Seite möchten wir ihnen einen Einblick in das Thema Meniskusriss gewähren, auf dessen Problematik verweisen, unser entsprechendes Vorgehen schildern und unsere Behandlungsmethode erläutern. Hierfür beziehen wir uns ausschließlich auf wissenschaftliche Studien und unsere jahrelange Erfahrung in der Praxis. Wir möchten ihnen die Möglichkeit geben, sich bereits im Vorhinein besser über die Thematik informieren und offene Fragen oder mögliche Unsicherheiten klären zu können, um so zu verstehen, was eigentlich hinter dieser Diagnose steckt.
WIE ENTSTEHT DIE PROBLEMATIK?
Hast du gewusst, dass viele Menschen mit Knieproblemen einen Meniskusriss haben? Interessanterweise finden sich solche Risse aber auch bei vielen gesunden Menschen. Eine Studie ergab, dass 57% der untersuchten Personen mit Knieschmerzen in der Schweiz unter Meniskusrissen litten, während 36% der beschwerdefreien Personen diese ebenfalls aufwiesen.3 Das zeigt, dass nicht jeder Riss Schmerzen verursachen muss und dass es wichtig ist, genauer hinzuschauen, welche Art von Schaden vorliegt.
1.Sportbedingte/ Traumatische Meniskusläsion
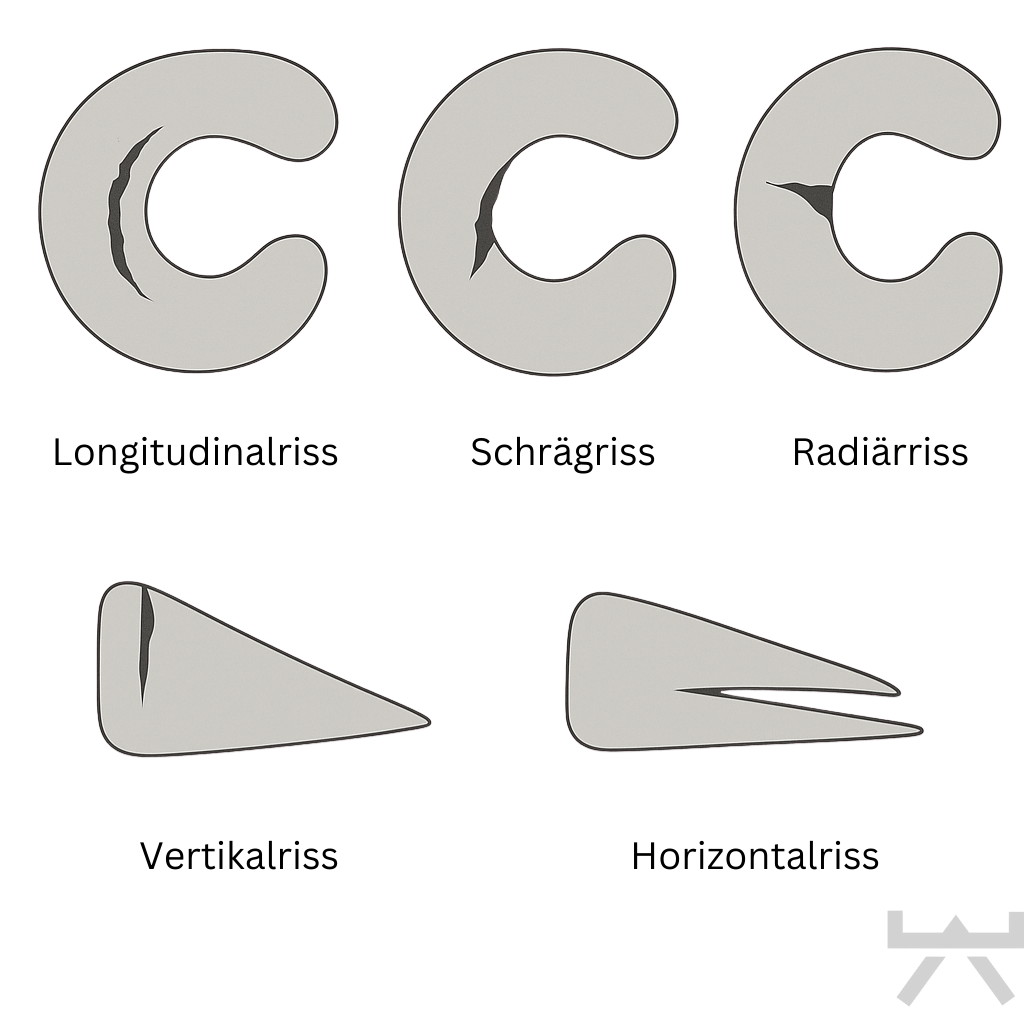
Bei jüngeren Menschen ist ein Meniskusriss oft die Folge einer Drehbewegung, einem Überstrecken oder einer starken Belastung des Knies. Dadurch entstehen verschiedene Risse, wie du sie unten siehst.
Rissmuster
Bei vielen Meniskusverletzungen kommt es gleichzeitig zum Riss des vorderen Kreuzbandes. Dabei treten folgende Beschwerden auf:
- Schmerzen im Knie
- Instabilität vom Knie
- Das Gefühl, dass, man das Knie weder Beugen noch strecken kann
- Und in den meisten Fällen eine Schwellung des Knies.
Degenerativer Meniskusriss
Ein degenerativer Meniskusriss kommt häufiger bei Menschen über 50 Jahren vor. Das liegt daran, dass sich der Meniskus mit den Jahren abnutzt. Das ist ganz normal, so wie sich auch andere Teile deines Körpers im Alter verändern.12
Mit zunehmendem Alter wird der Meniskus härter und weniger flexibel, was ihn anfälliger für Verletzungen macht. 76% der MRT- Untersuchungen zeigen bei vielen älteren Menschen Schäden am Meniskus, auch wenn sie gar nichts merken. Altersbedingte Meniskusschäden werden anders behandelt als akute Verletzungen. Mehrere Studien zeigen, dass eine Operation hier keinen Vorteil gegenüber einer Trainingstherapie oder einer Placebo-Operation hat.
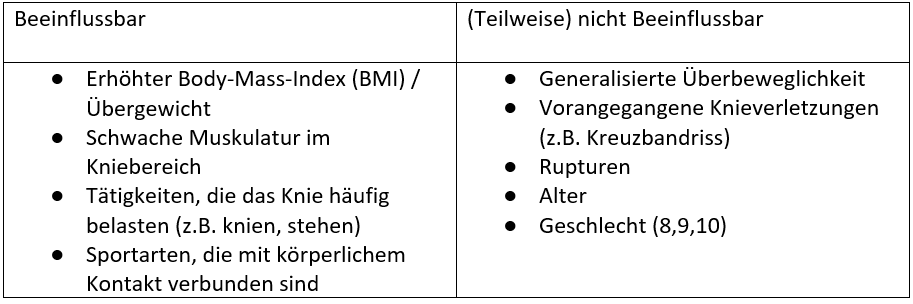
RISIKOFAKTOREN
Wir unterscheiden zwischen beeinflussbaren und nicht beeinflussbaren Risikofaktoren für einen Meniskusriss.
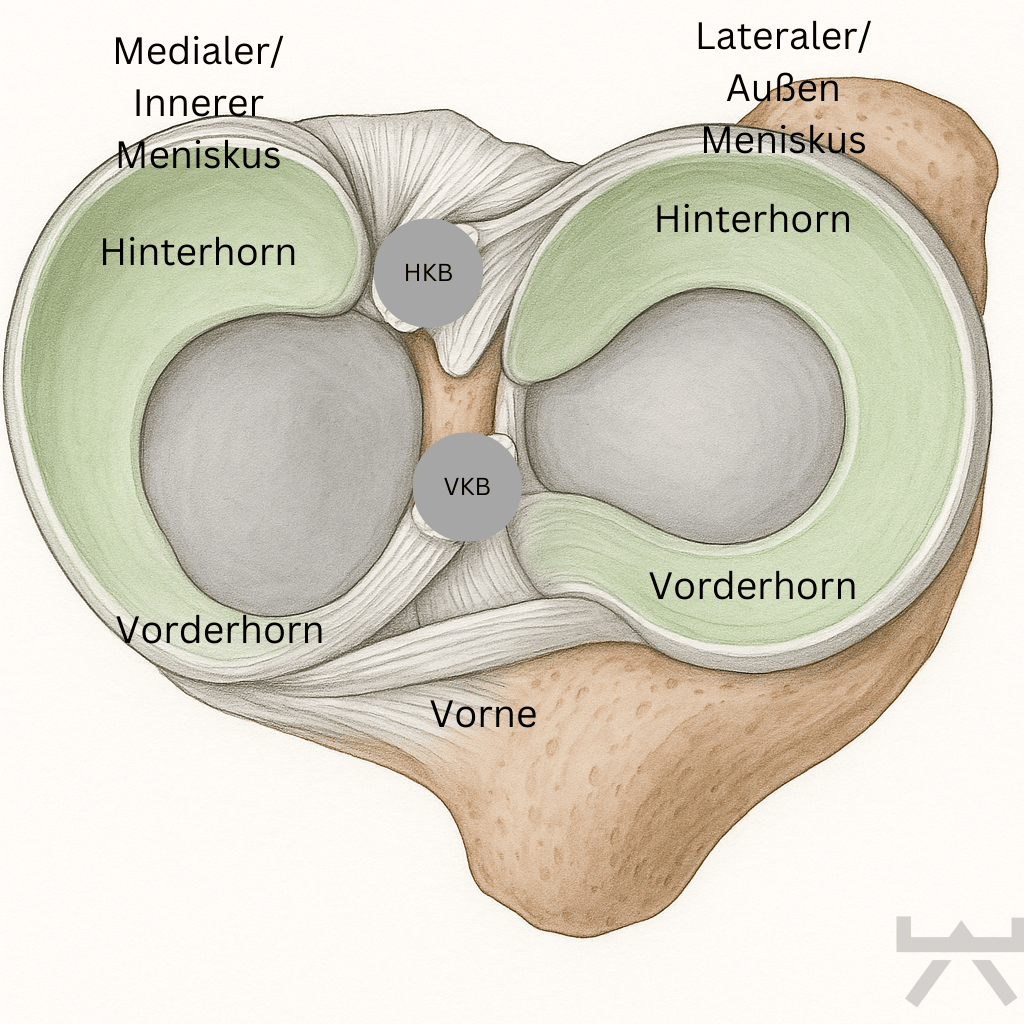
ANATOMIE
Stell dir dein Knie wie ein Scharnier vor. In diesem Scharnier liegen zwei C-förmigen Knorpelscheiben, die Menisken. Die sind wie kleine Stossdämpfer, die dafür sorgen, dass deine Knochen geschmeidig aneinander gleiten können und der Knorpel geschützt bleibt. Pro Kniegelenk hat man jeweils einen inneren (medialen) und einen äußeren (lateralen) Meniskus.
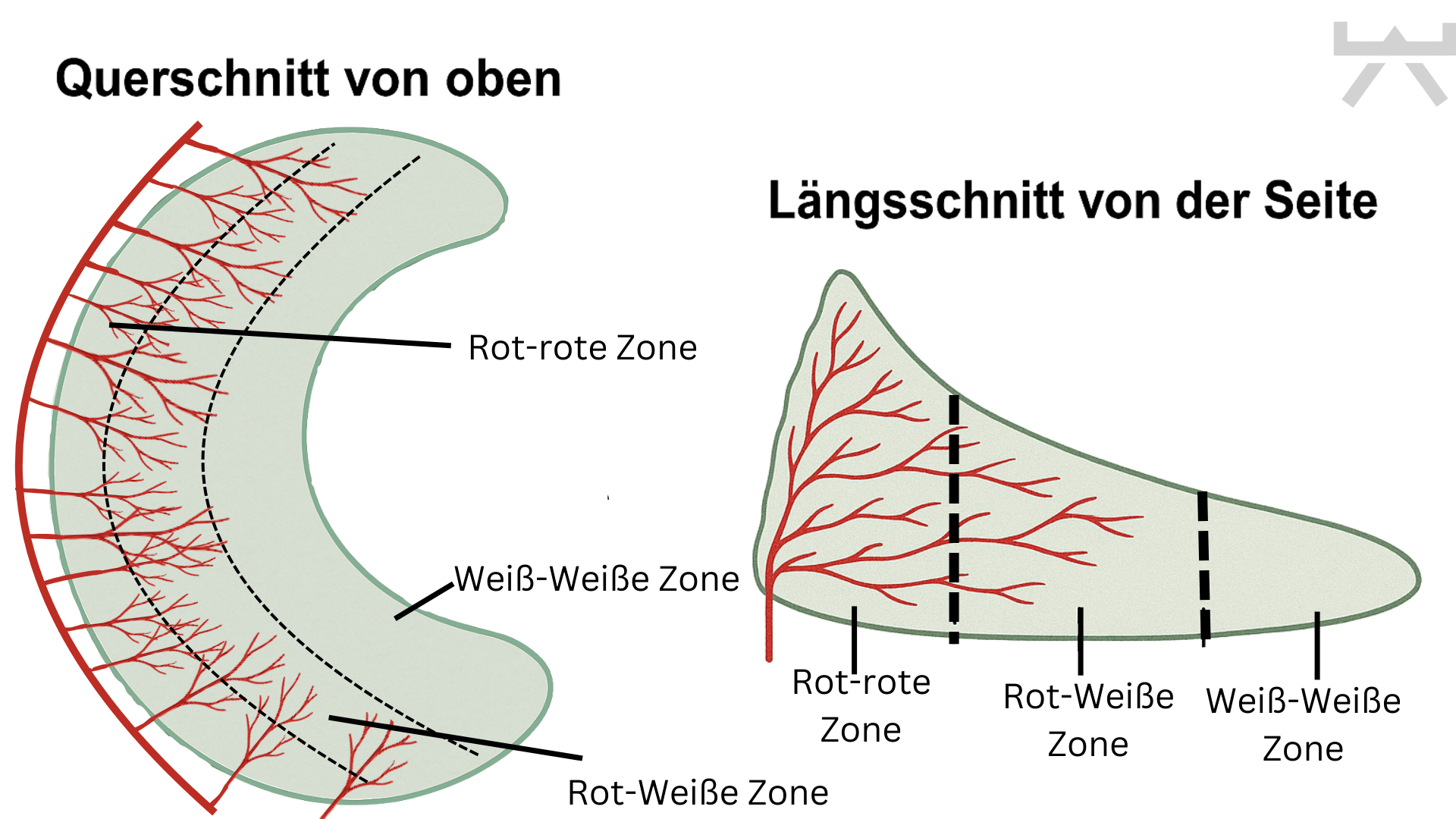
Der Meniskus kann auch in seine Durchblutungszonen unterteilen. Der äusserste Teil des Meniskus ist gut durchblutet (Rote Zone) und der innerste Teil weniger bis gar nicht (Weisse Zone).
MYTHEN
Es gibt einen Zusammenhang zwischen Größe und Ort des Risses und der Schmerzintensität und Kniefunktion.
Du denkst vielleicht, dass ein grosser Riss mehr Schmerzen macht als ein kleiner. Es gibt jedoch keinen Zusammenhang zwischen Grösse/ Ort des Risses und der Schmerzintensität oder Kniefunktion 14. Die Schmerzen treten meistens aufgrund von frühen degenerativen Veränderungen im Knie auf, wobei das Meniskusgewebe nicht ausgeschlossen ist.
Ein Blockierungsgefühl im Kniegelenk ist ein Meniskusriss.
Früher dachte man, ein blockiertes Knie sei immer ein Meniskusriss. Studien zeigen aber: Das stimmt nicht. Viele Menschen mit einem blockierten Knie haben keinen Meniskusschaden und viele Menschen mit einem Meniskusriss haben gar keine Blockaden11.
Meniskusrisse sollten operiert werden.
Studien zeigen: Bei einer degenerativen Meniskuserkrankung bringt eine Operation kurzfristig vielleicht etwas mehr Beweglichkeit und weniger Schmerzen, aber langfristig ist dieser Vorteil nicht mehr gegeben 25, 26.
Wurde ein Meniskus durch ein Trauma verletzt? Dann ist eine Operation nicht immer nötig. Oftmals können die Beschwerden durch gezielte Übungen gelindert werden. Eine Operation kommt erst in Frage, wenn die Schmerzen trotz einer intensiven konservativen Behandlung anhalten.15, 16, 17, 18, 19, 20, 21
DIAGNOSTIK
Wenn man sich das Knie verletzt, möchte man natürlich schnell und sicher wissen ob eventuelle Schäden wie zum Beispiel am Meniskus passiert sind. Um mehr Deutlichkeit zu erlangen, sollten Sie bei einem Gesundheitsspezialisten wie zum Beispiel in unserer Physioakutsprechstunde vorstellig werden.
Ein fundamentaler Grundstein in der Untersuchung ist die Vorgeschichte zum Problem, zusammen mit den von ihnen gewonnen Informationen können wir uns ein besseres Bild von der aktuellen Situation schaffen und im weiteren Therapievorgehen miteinbeziehen. Unmittelbar danach findet eine individuelle Untersuchung des Kniegelenks statt.
In diesem Fall werden mehrere provokative Tests durchgeführt, die den bekannten Schmerzen / Problem auslösen sollen. Eine Kombination aus Bildgebung, klinischen Tests und Anamnese kann am genauesten zu einer Diagnose führen. Meniskusrisse im MRT sind aber häufig auch Zufallsbefunde, die ohne akutes Trauma nicht unbedingt mit Schmerz und Funktionseinschränkungen in Zusammenhang stehen müssen. 6, 7
OPERATION? JA ODER NEIN?
Nach einer Verletzung ist es oft schwer zu entscheiden, ob eine Operation nötig ist oder nicht. Unsere Antwort: Es kommt darauf an. Dein Orthopäde und dein Physiotherapeut werden dir Tipps für Deine Genesung geben, aber die endgültige Entscheidung liegt bei dir.
Grundsätzlich ist es oft am besten, zuerst mit einer Behandlung ohne Operation anzufangen. Studien zeigen nämlich, dass eine Operation nicht unbedingt besser ist als eine gute Trainingstherapie.
Aber: Nur der äussere Rand Deiner Menisken wird gut mit Blut versorgt. Nur dieser Teil kann also gut heilen. Bei komplizierten, langwierigen oder abgenutzten Meniskusverletzungen ist die Heilung schwieriger.
Trotzdem können auch Risse in dem Bereich, der nicht so gut durchblutet ist, heilen und gute Ergebnisse bringen. Das liegt daran, dass es auch in dieser Zone Stammzellen gibt, die Reparaturen durchführen können.
Eine ganz neue Studie mit jungen Patienten, die einen Meniskusriss hatten, zeigt: 74% der Patienten, die nur mit Training behandelt wurden, brauchten nach einem Jahr keine Operation. Auch bei Schmerzen, Funktion und Lebensqualität gab es keine grossen Unterschiede zwischen den Patienten mit und ohne Operation. Das spricht dafür, es zuerst mit einer Behandlung ohne Operation zu versuchen. Wenn das nicht hilft, kannst du dich immer noch operieren lassen.
OPERATIONSARTEN
Es gibt verschiedene Operationsverfahren, die bei einem Meniskusriss eingesetzt werden können.
Meniskusrefixation:
Bei der Meniskusrefixation werden verschiedene Nähtechniken oder resorbierbare Befestigungen verwendet, um einen Riss zu schliessen. Studien weisen jedoch keine signifikanten Unterschiede zwischen den Resultaten dieser verschiedenen Techniken auf. 52, 53 Die geeignete Technik wird individuell ausgewählt und hängt von der Art und Lage des Risses ab. Ziel ist eine möglichst schonende und schnelle Operation. Diese Verfahren sind besonders bei jungen Patienten mit frischen Rissen in gut durchbluteten Bereichen geeignet. Bei degenerativen Meniskusverletzungen ist diese Operationsmethode nicht indiziert (52,53).
Wrapping:
Bei dieser Behandlungsmethode wird der Riss mit einem speziellen Verband aus natürlichen Fasern (Kollagen) umwickelt. Dieser Verband wird mit kleinen Nähten gesichert und mit einer Knochenmark-Flüssigkeit gefüllt. Diese enthält Wachstumsfaktoren und Stammzellen, die das Wachstum von neuem Gewebe fördern und so die Heilung unterstützen. Diese Methode eignet sich besonders gut für komplizierte Risse, die sich nicht einfach nähen lassen (52).
Ausschabung und Abschälen:
Bei dieser Behandlung wird die oberste Schicht des geschädigten Knorpels vorsichtig entfernt und der Riss gereinigt. Dadurch wird die natürliche Heilung angeregt. Studien haben gezeigt, dass diese Methode bei vielen Patienten zu einer Schmerzlinderung und einer schnelleren Rückkehr zum Sport führt. Sie eignet sich besonders gut für jüngere Patienten und bei Verletzungen in der gut durchbluteten Zone des Meniskus.
Meniskusteilresektion:
Durch eine arthroskopische Operation wird der beschädigte Anteil des Meniskus entfernt. Die Meniskusteilresektion kommt in Frage bei degenerativen Meniskusrissen und Rissen, bei denen eine Refixation nicht möglich ist. Ziel ist es, so wenig wie nötig vom Meniskus zu entfernen, um das Fortschreiten degenerativer Veränderungen zu verhindern.
Menisektomie:
Diese Operation ist bei Verletzungen im schlecht durchbluteten Bereich des Meniskus indiziert. In diesem Fall wird der gesamte Meniskus komplett entfernt. Inzwischen ist klar, dass der Meniskus für die Kniefunktion unerlässlich ist. Daher wird eine Meniskusreparatur der Entfernung immer vorgezogen, sofern möglich.
Meniskus – Allograft – Transplantation:
Bei einer Meniskus-Allograft-Transplantation wird ein Spender-Meniskus eingesetzt, wenn Du nach einer Teilentfernung weiterhin Schmerzen hast. Diese Operation ist meist für jüngere Patienten ohne schwere Arthrose geeignet. Alternativ gibt es die Möglichkeit eines künstlichen Kniegelenks. Der Körper nimmt den neuen Meniskus zwar oft gut an, aber da dieser Eingriff nicht so häufig durchgeführt wird, gibt es noch nicht viele gesicherte Erkenntnisse darüber.
WAS KÖNNEN SIE ALS PATIENT ODER ARZT BEI/VON UNS ERWARTEN?
Wenn du zu uns in die Therapie kommst, erwartet dich als erstes ein ausführliches Gespräch mit einem unserer Therapeuten. Wir möchten uns ein genaues Bild von deiner Situation machen und wichtige Informationen für deine Therapie sammeln. Ausserdem prüfen wir, ob es Gründe gibt, die gegen eine bestimmte Behandlung sprechen.
Danach wird dich der Therapeut gründlich untersuchen, um deinen aktuellen Zustand festzustellen. Gemeinsam mit dir erstellen wir dann einen Plan, der genau auf deine Bedürfnisse im Alltag abgestimmt ist. Wir definieren, wo du gerade stehst und was wir erreichen wollen.
Auf diesem Weg begleiten wir dich, indem wir die Therapie regelmässig anpassen und überprüfen. So wissen wir immer, wie es dir geht und wie gut die Therapie wirkt.
Um die Behandlung noch wirksamer zu machen, bieten wir dir zusätzlich längere Therapiesitzungen an. So können wir noch intensiver mit dir arbeiten und ein optimales Ergebnis erzielen.
Deine Reha nach einer Meniskusverletzung – was du wissen solltest:
Die Dauer deiner Rehabilitation hängt davon ab, wie dein Meniskus behandelt wurde: ob er repariert oder teilweise entfernt wurde.
Wie schnell und stark das Knie nach der Operation wieder belastet und bewegt werden kann, ist individuell verschieden. Faktoren wie Rissmuster und Fixationsart beeinflussen die Belastungssteigerung massgeblich.
Studien haben gezeigt, dass frühe, schmerzabhängige Bewegung und Belastung nicht schlechter sind und nicht häufiger zum Versagen eines genähten Meniskus führen als ein vorsichtiges Vorgehen. Für die Gesundheit des Knorpels im Knie ist Belastung des Gelenks notwendig. Entlastung kann dem Knorpel schaden.
Daher wird auf eine frühe, schmerzabhängige Belastung gesetzt, die im Laufe der Reha schrittweise gesteigert wird. Dies unterstützt die Heilung und fördert optimale Stoffwechselprozesse.
Deine Reha ohne OP bei Meniskusverletzung:
Wie du vielleicht schon weisst, werden viele Meniskusverletzungen zuerst ohne Operation behandelt. Die Reha verläuft dann ähnlich wie nach einer Operation.
Der Vorteil der konservativen Behandlung ist, dass die Trainingsbelastung meist schneller gesteigert werden kann. Das bedeutet, du kannst oft schneller zum Sport zurückkehren.
Eine Operation verursacht eine gewisse Schädigung, die einen erneuten Entzündungsprozess zur Folge haben kann. Dadurch verlängert sich die Rehabilitationszeit.
Faktoren, die den Heilungsprozess positiv/negativ beeinflussen können:
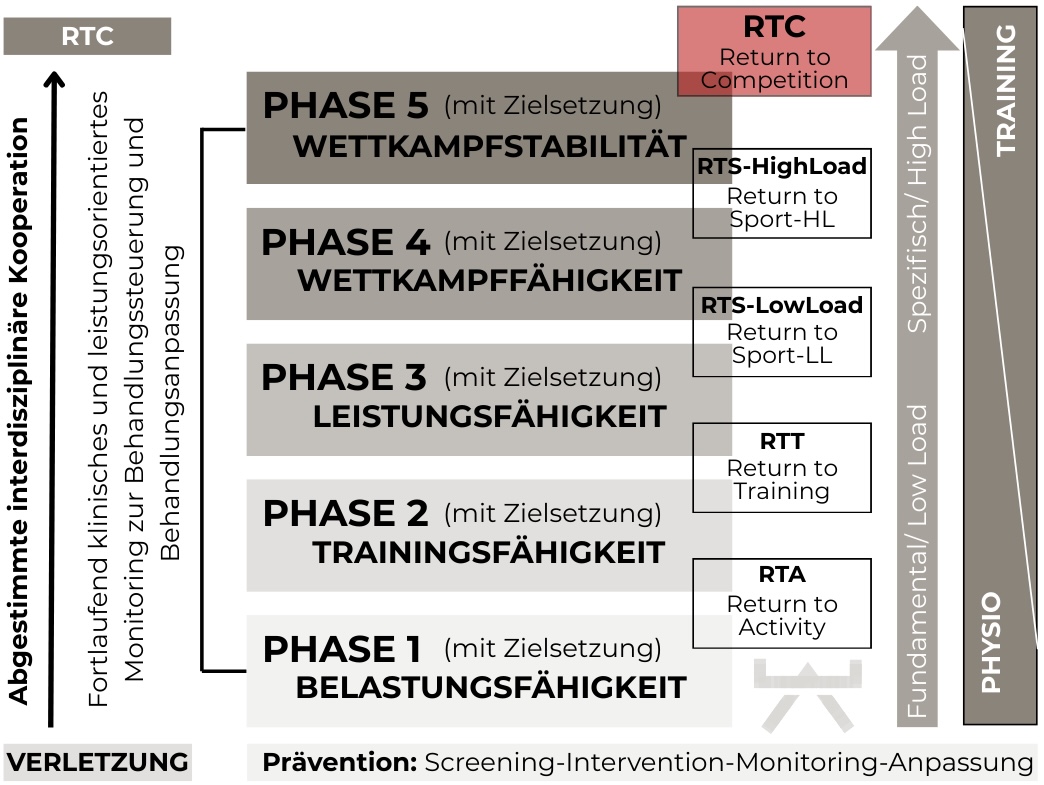
Rehabilitationsverlauf im Phasen Modell
Das unten aufgeführte Phasen-Modell zeigt, welche Ziele in den einzelnen Schritten der Rehabilitation verfolgt werden. Es beschreibt auch, wie die Belastung schrittweise gesteigert wird, um die Belastbarkeit zu verbessern
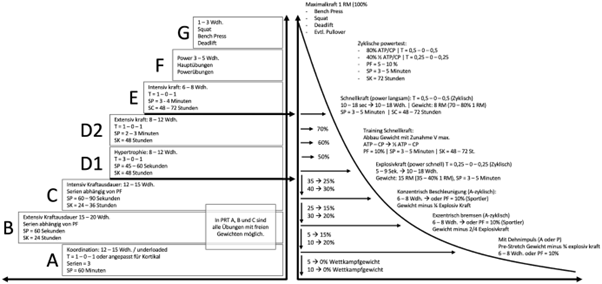
Der I.A.S. Reha-Baum
Ein wesentliches Element der Rehabilitation ist der I.A.S. Reha-Baum. Er veranschaulicht das grundlegende Konzept der Belastungssteuerung im Heilungs- und Rehabilitationsprozess.
Ziel ist es, den Sportler vom anfänglichen ‚Underload‘-Training, also einem Training mit bewusst geringer Belastung, um Überlastungen zu vermeiden, zurück auf sein Leistungsniveau zu führen. Das Training unterstützt den verletzten Meniskus dabei, sich wieder an seine ursprünglichen oder idealerweise sogar höheren Belastungen anzupassen.
Die untere Grafik zeigt die verschiedenen Phasen der Rehabilitation im Reha-Baum-Modell. Es ist erkennbar, dass in Phase A, dem Ausgangspunkt, mit einer niedrigen Trainingsintensität begonnen wird, die in den folgenden Phasen kontinuierlich gesteigert wird. Trainingsschwerpunkte und -intensität sind hier für jede Phase genau beschrieben.
Kriterienbasierte vs. Zeitbasierte Rehabilitation:
Grundsätzlich sind Rehabilitationspläne hilfreich, um einen Überblick über den Verlauf der Rehabilitation zu geben. Zeitbasierte Pläne haben jedoch einige Nachteile:
- Zeitbasiertes Voranschreiten:
- Oft wird nur die Zeit direkt nach OP/Verletzung berücksichtigt, obwohl die Rehabilitation länger dauert.
- Heilungszeiten werden aus Lehrbüchern übernommen, die aber stark variieren. Faktoren wie körperliche Verfassung, Übergewicht, Trainingszustand, Motivation, Nebenerkrankungen, Immunsystem, Stress, Ernährung, Schlafqualität und Lebensstil spielen eine Rolle.
- Jeder Patient erhält den gleichen Plan, individuelle Faktoren werden nicht beachtet.
- Kriterienbasierte Rehabilitation:
- Fortschritt erfolgt erst nach Erreichen von Meilensteinen, wobei Heilungszeiten berücksichtigt werden.
- Aktueller Leistungsstand des Patienten ist messbar, Schwachstellen werden frühzeitig erkannt und Prävention gefördert.
- Rehabilitationsprogramme werden an Verletzungs- und Beschwerdetypen angepasst, der Leistungszustand wird engmaschig überwacht.
Daher ist eine kriteriengestützte Reha heutzutage sinnvoller, weil sie zu viele individuelle Faktoren beachtet.
Phase 1:
- Beginnt mit Trauma/OP.
- Ein Wundheilungsprozess mit Entzündungsphasen wird vom Körper gestartet, um Blutungen zu stillen und Infektionen zu verhindern.
- Wichtig ist die Unterstützung des Immunsystems.
- Schmerzen werden durch frühe Kniebewegung und Belastung reduziert, Narbenbildung und Muskelabbau werden verhindert, die Knorpelversorgung wird erhalten.
- Das Training wird mit geringer Intensität („Underload“) begonnen, um die negativen Folgen von Ruhigstellung zu minimieren.
- Das Belastungsmanagement wird durch Intensität, Volumen und Frequenz der Übungen bestimmt.
Phase 2:
- Alltagstätigkeiten werden vom Patienten selbstständig ausgeführt, das Training wird intensiviert.
- Durch höhere Wiederholungszahlen wird die Belastung gesteigert, um das Gewebe anzupassen.
- Kriterien zur Belastungseinschätzung sind Schmerz, Schwellung, Wärme, Bewegungsausmass.
- Die Kraftausdauer benachbarter Muskeln wird trainiert.
- Sensomotorisches Training des betroffenen Beines mit geringer Belastung wird durchgeführt.
- Restkörpertraining zur Verhinderung von Muskelabbau und Förderung der Wundheilung durch Myokine wird durchgeführt.
- Muskelwachstum, Gefässneubildung, Entzündungsprozesse und das Immunsystem werden durch Myokine (Proteine aus Skelettmuskeln) unterstützt.
Phase 3:
- Der Ausgleich des Muskelvolumens wird angestrebt.
- Kraftausgleich wird durch Muskelwachstum und Neu-Ansteuerung durch das Nervensystem erzielt.
- Mit dem Schnelligkeitstraining mit Sprung-, Lauf- und Wurf-ABC wird begonnen.
- Hohe Bewegungskontrolle wird als wichtig angesehen, die Bewegungen sind zunächst einfach gehalten.
- Die Intensität der Übungen wird gesteigert.
- Hypertrophie (Muskelwachstum) und submaximale Kontraktion bis zur Erschöpfung werden durchgeführt.
- Sprung-ABC mit geringer Belastung zur Verbesserung der neuromuskulären Ansteuerung wird durchgeführt.
- Agilitytraining (Beweglichkeitstraining) mit dem Skillcourt wird durchgeführt.
Phase 4:
- Das Training wird sportartspezifischer gestaltet.
- Intensive Krafteinheiten und Schnelligkeitstraining mit hohen Belastungsspitzen für neuromuskuläre und strukturelle Anpassungen werden durchgeführt.
- Intermuskuläre Koordination und supramaximale Kontraktionen zur Steigerung der Maximalkraft werden durchgeführt.
- Schnelligkeitstraining mit hoher Belastung, unterteilt in verschiedene Stufen (Kraftmessung, Sprungformen) wird durchgeführt.
- Agilitytraining mit hohen Belastungen und dem Skillcourt zur Verbesserung von Richtungswechseln und Sprintmanövern wird durchgeführt.
- Die Teilnahme an Mannschaftstraining wird nach Absprache mit dem Therapeuten gestattet.
Phase 5:
- In dieser letzten Phase wird idealerweise eine Leistungsfähigkeit erreicht, die die ursprüngliche Form übertrifft.
- Eine abschliessende Überprüfung und Kontrolle wird durchgeführt, um die Freigabe zur Wettkampfteilnahme zu erteilen.
- Der aktuelle Leistungszustand wird durch Testverfahren beurteilt, die Kraftmessungen, Sprungtests, Sprints und Bewegungswechsel beinhalten.
- Bei Myokraft wird diese Testung mit dem Skillcourt durchgeführt, dessen präzise Lasermesstechnik valide und zuverlässige Ergebnisse liefert.
QUELLENANGABE
- Henke, T., Gläser, H., & Heck, H. (2000). Sportverletzungen in Deutschland-Basisdaten, Epidemiologie, Prävention, Risikosportarten, Ausblick. ALT, W., SCHAFF, P., SCHUMANN, H.: Neue Wege zur Unfallverhütung im Sport-Beiträge zum Dreiländerkongress“ Mit Sicherheit mehr Spaß-Neue Wege zur Unfallverhütung“. Köln, 303-8.
- Makris, E. A., Hadidi, P., & Athanasiou, K. A. (2011). The knee meniscus: structure–function, pathophysiology, current repair techniques, and prospects for regeneration. Biomaterials, 32(30), 7411-7431.
- Zanetti, M., Pfirrmann, C. W., Schmid, M. R., Romero, J., Seifert, B., & Hodler, J. (2005). Clinical course of knees with asymptomatic meniscal abnormalities: findings at 2-year follow-up after MR imaging–based diagnosis. Radiology, 237(3), 993-997.
- Horga, L. M., Hirschmann, A. C., Henckel, J., Fotiadou, A., Di Laura, A., Torlasco, C., … & Hart, A. J. (2020). Prevalence of abnormal findings in 230 knees of asymptomatic adults using 3.0 T MRI. Skeletal radiology, 49(7), 1099-1107.
- Noyes, F. R., & Barber-Westin, S. D. (2017). Meniscus tears: diagnosis, repair techniques, and clinical outcomes. In Noyes‘ knee disorders: surgery, rehabilitation, clinical outcomes (pp. 677-718). Elsevier.
- Horga, L. M., Hirschmann, A. C., Henckel, J., Fotiadou, A., Di Laura, A., Torlasco, C., … & Hart, A. J. (2020). Prevalence of abnormal findings in 230 knees of asymptomatic adults using 3.0 T MRI. Skeletal radiology, 49(7), 1099-1107.
- Culvenor, A. G., Øiestad, B. E., Hart, H. F., Stefanik, J. J., Guermazi, A., & Crossley, K. M. (2019). Prevalence of knee osteoarthritis features on magnetic resonance imaging in asymptomatic uninjured adults: a systematic review and meta-analysis. British journal of sports medicine, 53(20), 1268-1278.
- Felson, D., Rabasa, G., Jafarzadeh, S. R., Nevitt, M., Lewis, C. E., Segal, N., & White, D. K. (2021). Factors associated with pain resolution in those with knee pain: the MOST study. Osteoarthritis and Cartilage, 29(12), 1666-1672.
- Angelozzi, M., Madama, M., Corsica, C., Calvisi, V., Properzi, G., McCaw, S. T., & Cacchio, A. (2012). Rate of force development as an adjunctive outcome measure for return-to-sport decisions after anterior cruciate ligament reconstruction. journal of orthopaedic & sports physical therapy, 42(9), 772-780.
- Thorlund, J. B., Juhl, C. B., Ingelsrud, L. H., & Skou, S. T. (2018). Risk factors, diagnosis and non-surgical treatment for meniscal tears: evidence and recommendations: a statement paper commissioned by the Danish Society of Sports Physical Therapy (DSSF). British Journal of Sports Medicine, 52(9), 557-565.
- Schwellnus, M., Soligard, T., Alonso, J. M., Bahr, R., Clarsen, B., Dijkstra, H. P., … & Engebretsen, L. (2016). How much is too much?(Part 2) International Olympic Committee consensus statement on load in sport and risk of illness. British journal of sports medicine, 50(17), 1043-1052.
- Englund, M., Guermazi, A., Gale, D., Hunter, D. J., Aliabadi, P., Clancy, M., & Felson, D. T. (2008). Incidental meniscal findings on knee MRI in middle-aged and elderly persons. New England Journal of Medicine, 359(11), 1108-1115.
- Daniel, D. A. L. E., Daniels, E. R. I. C., & Aronson, D. A. V. I. D. (1982). The diagnosis of meniscus pathology. Clinical orthopaedics and related research, (163), 218-224.
- Tornbjerg, S. M., Nissen, N., Englund, M., Jørgensen, U., Schjerning, J., Lohmander, L. S., & Thorlund, J. B. (2017). Structural pathology is not related to patient-reported pain and function in patients undergoing meniscal surgery. British journal of sports medicine, 51(6), 525-530.
- Lee, S. H., Lee, O. S., Kim, S. T., & Lee, Y. S. (2020). Revisiting arthroscopic partial meniscectomy for degenerative tears in knees with mild or no osteoarthritis: a systematic review and meta-analysis of randomized controlled trials. Clinical Journal of Sport Medicine, 30(3), 195-202.
- Palmer, J. S., Monk, A. P., Hopewell, S., Bayliss, L. E., Jackson, W., Beard, D. J., & Price, A. J. (2019). Surgical interventions for symptomatic mild to moderate knee osteoarthritis. Cochrane Database of Systematic Reviews, (7).
- Ma, J., Chen, H., Liu, A., Cui, Y., & Ma, X. (2020). Medical exercise therapy alone versus arthroscopic partial meniscectomy followed by medical exercise therapy for degenerative meniscal tear: a systematic review and meta-analysis of randomized controlled trials. Journal of orthopaedic surgery and research, 15(1), 1-11.
- Talman, P., Duong, T., Vucic, S., Mathers, S., Venkatesh, S., Henderson, R., … & Kiernan, M. (2016). Identification and outcomes of clinical phenotypes in amyotrophic lateral sclerosis/motor neuron disease: Australian National Motor Neuron Disease observational cohort. BMJ open, 6(9), e012054.
- Siemieniuk, R. A., Harris, I. A., Agoritsas, T., Poolman, R. W., Brignardello-Petersen, R., Van de Velde, S., … & Kristiansen, A. (2017). Arthroscopic surgery for degenerative knee arthritis and meniscal tears: a clinical practice guideline. Bmj, 357.
- Thorlund, J. B. (2017). Deconstructing a popular myth: why knee arthroscopy is no better than placebo surgery for degenerative meniscal tears. British Journal of Sports Medicine, 51(22), 1630-1631.
- Rathcke, M. W., Lind, M., Boesen, M. I., Nissen, N., Boesen, A. P., Mygind-Klavsen, B., & Hölmich, P. (2017). Treatment of meniscal pathology. Ugeskrift for Laeger, 179(38).
- Thorlund, J. B., Juhl, C. B., Roos, E. M., & Lohmander, L. S. (2015). Arthroscopic surgery for degenerative knee: systematic review and meta-analysis of benefits and harms. bmj, 350.
- Abram, S. G., Hopewell, S., Monk, A. P., Bayliss, L. E., Beard, D. J., & Price, A. J. (2020). Arthroscopic partial meniscectomy for meniscal tears of the knee: a systematic review and meta-analysis. British journal of sports medicine, 54(11), 652-663.
- Ciemniewska-Gorzela, K., Bąkowski, P., Naczk, J., Jakob, R., & Piontek, T. (2021). Complex meniscus tears treated with collagen matrix wrapping and bone marrow blood injection: clinical effectiveness and survivorship after a minimum of 5 years’ follow-up. Cartilage, 13(1_suppl), 228S-238S.
- Piontek, T., Ciemniewska-Gorzela, K., Naczk, J., Jakob, R., Szulc, A., Grygorowicz, M., & Slomczykowski, M. (2016). Complex meniscus tears treated with collagen matrix wrapping and bone marrow blood injection: a 2-year clinical follow-up. Cartilage, 7(2), 123-139.
- Øiestad, B. E., Holm, I., Engebretsen, L., & Risberg, M. A. (2011). The association between radiographic knee osteoarthritis and knee symptoms, function and quality of life 10–15 years after anterior cruciate ligament reconstruction. British journal of sports medicine, 45(7), 583-588.
- Thorlund, J. B., Juhl, C. B., Roos, E. M., & Lohmander, L. S. (2015). Arthroscopic surgery for degenerative knee: systematic review and meta-analysis of benefits and harms. bmj, 350.
- Siemieniuk, R. A., Harris, I. A., Agoritsas, T., Poolman, R. W., Brignardello-Petersen, R., Van de Velde, S., … & Kristiansen, A. (2017). Arthroscopic surgery for degenerative knee arthritis and meniscal tears: a clinical practice guideline. Bmj, 357.
- Abram, S. G., Hopewell, S., Monk, A. P., Bayliss, L. E., Beard, D. J., & Price, A. J. (2020). Arthroscopic partial meniscectomy for meniscal tears of the knee: a systematic review and meta-analysis. British journal of sports medicine, 54(11), 652-663.
- Skou, S. T., Hölmich, P., Lind, M., Jensen, H. P., Jensen, C., Garval, M., & Thorlund, J. B. (2022). Early Surgery or Exercise and Education for Meniscal Tears in Young Adults. NEJM Evidence, 1(2), EVIDoa2100038.
- Beaufils, P., & Verdonk, R. (Eds.). (2010). The meniscus. Springer Science & Business Media.
- Lind, M., Nielsen, T., Faunø, P., Lund, B., & Christiansen, S. E. (2013). Free rehabilitation is safe after isolated meniscus repair: a prospective randomized trial comparing free with restricted rehabilitation regimens. The American journal of sports medicine, 41(12), 2753-2758.
- Perkins, B., Gronbeck, K. R., Yue, R. A., & Tompkins, M. A. (2018). Similar failure rate in immediate post-operative weight bearing versus protected weight bearing following meniscal repair on peripheral, vertical meniscal tears. Knee Surgery, Sports Traumatology, Arthroscopy, 26(8), 2245-2250.
- O’Donnell, K., Freedman, K. B., & Tjoumakaris, F. P. (2017). Rehabilitation protocols after isolated meniscal repair: a systematic review. The American journal of sports medicine, 45(7), 1687-1697.
- VanderHave, K. L., Perkins, C., & Le, M. (2015). Weightbearing versus nonweightbearing after meniscus repair. Sports Health, 7(5), 399-402.
- Owman, H., Tiderius, C. J., Ericsson, Y. B., & Dahlberg, L. E. (2014). Long-term effect of removal of knee joint loading on cartilage quality evaluated by delayed gadolinium-enhanced magnetic resonance imaging of cartilage. Osteoarthritis and cartilage, 22(7), 928-932.
- Vanwanseele, B., Lucchinetti, E., & Stüssi, E. (2002). The effects of immobilization on the characteristics of articular cartilage: current concepts and future directions. Osteoarthritis and Cartilage, 10(5), 408-419.
- Southworth, T. M., Naveen, N. B., Tauro, T. M., Chahla, J., & Cole, B. J. (2020). Meniscal allograft transplants. Clinics in sports medicine, 39(1), 93-123.
- Tetik, O., Kocabey, Y., & Johnson, D. L. (2002). Synovial abrasion for isolated, partial thickness, undersurface, medial meniscus tears. Orthopedics, 25(6), 675-678.
- Angel, M. J., Kerker, J., & Sgaglione, N. (2009). Meniscus repair and future directions. In Knee Arthroscopy (pp. 25-40). Springer, New York, NY.
- Pereira, H., Cengiz, I. F., Silva-Correia, J., Ripoll, P. L., Varatojo, R., Oliveira, J. M., … & Espregueira-Mendes, J. (2016). Meniscal repair: indications, techniques, and outcome. In Arthroscopy (pp. 125-142). Springer, Berlin, Heidelberg.
- Henke, T. (2003). Sportunfälle (Gesundheitsberichte NRW, Bd 1) Bielefeld: lödg.
- Wirtz, D. C. (2013). Orthopädie und Unfallchirurgie essentials: Intensivkurs zur Weiterbildung (pp. 338-340). S. Ruchholtz (Ed.). Thieme.
- Schneider, O., Scharf, H. P., Stein, T., Knapstein, S., Hermann, C., & Flechtenmacher, J. (2016). Incidence of knee injuries: Numbers for outpatient and inpatient care in Germany. Der Orthopade, 45(12), 1015-1026.
- Goossens, P., Keijsers, E., Van Geenen, R. J., Zijta, A., Van den Broek, M., Verhagen, A. P., & Scholten-Peeters, G. G. (2015). Validity of the Thessaly test in evaluating meniscal tears compared with arthroscopy: a diagnostic accuracy study. journal of orthopaedic & sports physical therapy, 45(1), 18-24.
- Konan, S., Rayan, F., & Haddad, F. S. (2009). Do physical diagnostic tests accurately detect meniscal tears?. Knee Surgery, Sports Traumatology, Arthroscopy, 17(7), 806-811.
- Dzoleva-Tolevska, R., Poposka, A., Samardziski, M., & Georgieva, D. (2013). Comparative analysis of diagnostic methods in meniscal lesions. Pril, 34, 79-83.
- Hohmann, E. (2021). Editorial Commentary: Discovery: Progenitor Cells and Endothelial Cells Are Found in the White-White Zone of the Meniscus, But This Does Not Mean That These Tears Heal or Should Be Repaired. Arthroscopy: The Journal of Arthroscopic & Related Surgery, 37(1), 266-267.
- Cosgarea, A. J., Sebastianelli, W. J., & DeHaven, K. E. (1995). Prevention of arthrofibrosis after anterior cruciate ligament reconstruction using the central third patellar tendon autograft. The American journal of sports medicine, 23(1), 87-92.
- Lepley, L. K. (2015). Deficits in quadriceps strength and patient-oriented outcomes at return to activity after ACL reconstruction: a review of the current literature. Sports health, 7(3), 231-238.
- Paulos, L., Noyes, F. R., Grood, E., & Butler, D. L. (1991). Knee rehabilitation after anterior cruciate ligament reconstruction and repair. Journal of Orthopaedic & Sports Physical Therapy, 13(2), 60-70.
- Quelard, B., Sonnery-Cottet, B., Zayni, R., Badet, R., Fournier, Y., Hager, J. P., & Chambat, P. (2010). Isolated posterior cruciate ligament reconstruction: Is non-aggressive rehabilitation the right protocol?. Orthopaedics & Traumatology: Surgery & Research, 96(3), 256-262.
- Stärke, C., Kopf, S., Petersen, W., & Becker, R. (2009). Meniscal repair. Arthroscopy: The Journal of Arthroscopic & Related Surgery, 25(9), 1033-1044.
- Chevrier, A., Farr, J., Rodeo, S. A., & Buschmann, M. D. (2018). Augmentation techniques for meniscus repair. The journal of knee surgery, 31(01), 099-116.
