SIE HABEN ODER KENNEN JEMANDEN MIT LYMPHÖDEM?
Wir fassen auf dieser Seite alle wichtigsten Infos zusammen.
3700 Worte | 20 Minuten Lesezeit
Lieber Kund*in, Patient*in und/oder (Fach)Ärzt*in,
wir wollen Ihnen zu verschiedenen Diagnosen und Verletzungen einen Einblick in die Problematik, unser Vorgehen und unsere Behandlung geben. Hierfür beziehen wir uns auf wissenschaftliche Studien und unsere jahrelange Erfahrung. So könnenSie sich vorher schon besser informieren und offene Fragen oder mögliche Unsicherheiten klären.
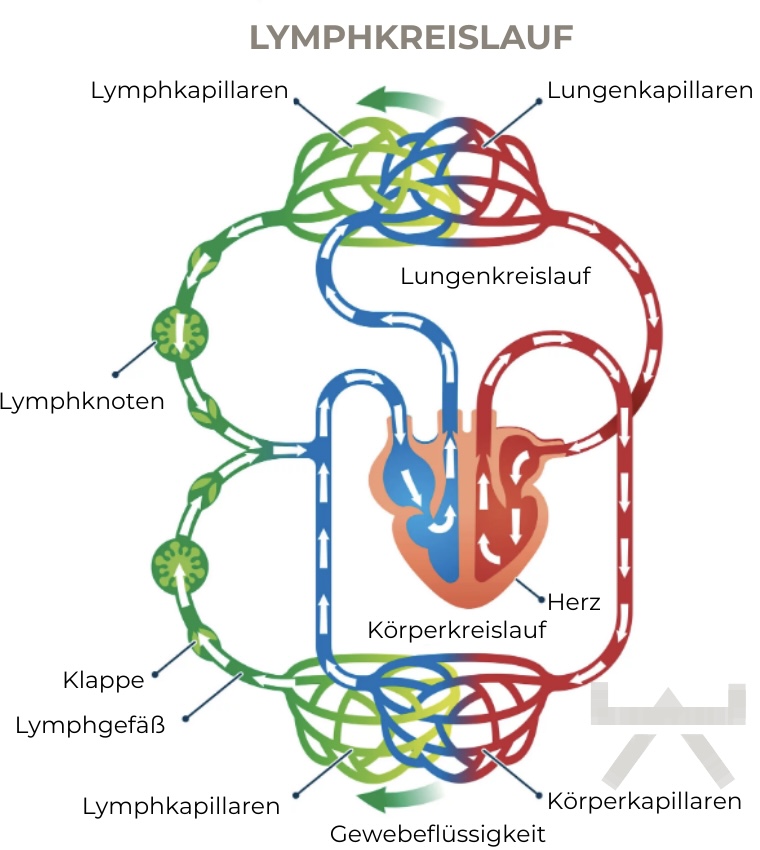
Was ist das Lymphsystem?
Neben dem Blutkreislauf aus Venen und Arterien besteht unser Körper noch aus einem weiteren Flüssigkeitssystem, dem sogenannten Lymphsystem. Als Teil unseres Immunsystems ist es für den Flüssigkeitstransport verantwortlich. Das Lymphsystem ist vollbeschäftigt. Jeden Tag transportiert es bis zu zehn Liter Lymphe durch den Organismus und hilft, den Abfall des Körpers zu beseitigen.
Ein Drittel des Lymphtransportes in den unteren Extremitäten findet statt durch den Druck der Muskelkontraktionen der Beine auf die Lymphgefäße. Zwei Drittel findet statt durch die Pumpfunktion der glatten Muskulatur. 18 Diese findet man an Gefäßwänden und Wänden von Organen. Die Aktivität dieser Muskulatur ist durch uns nicht steuerbar, sondern funktioniert automatisch und durchgehend ohne großen Energieaufwand oder Ermüdung. Der Lymphfluss wird unterstützt durch die Muskelpumpe (wie auch im venösen System).
Wie entsteht ein Lymphödem?
Abflussstörungen und fehlende Muskelkontraktion können hier zu Stauungen führen.
Wir möchten aufklären über zwei häufige Erkrankungen des Lymphsystems (Lipödem, Lymphödem), deren wissenschaftliche Studienlage bezüglich der Behandlungsmethode Nr. 1 (manuelle Lymphdrainage) und unserem Behandlungskonzept beim Zentrum PlenaVita.
Der Lymphkreislauf beginnt an den äußersten Enden der Lymphgefäße, den Lymphkapillaren. Diese nehmen Zellreste, Fette, Mikroorganismen und andere Fremdstoffe aus dem Gewebe auf, um deren Anreicherung im Gewebe zu verhindern. Die Lymphflüssigkeit besteht also aus Antigenen, Krankheitserregern, Fremdstoffen und Bakterien aus dem Gewebe. Das Lymphsystem dient somit auch als Transportweg der Immunabwehr. Neben der Aufgabe des Lymphsystems, Flüssigkeiten aufzunehmen und zu transportieren, ist eine weitere Funktion, Immunzellen zu transportieren und zu den Lymphknoten zu leiten. 17 Die Lymphknoten werden auch als Filterstation der Lymphe bezeichnet. Dort kommen die Erreger mit Lymphozyten in Kontakt, die diese bekämpfen. Die Lymphflüssigkeit befindet sich in einem ständigen Bewegungskreislauf auf der Suche nach dem passenden Lymphozyten für jeden Krankheitserreger. Andererseits können sich somit Infektionen auch im kompletten Körperkreislauf ausbreiten, wenn das Immunsystem es nicht schafft, die Erreger zu bekämpfen.
WIE ENTSTEHT DIE PROBLEMATIK?
Beim Lymphödem unterscheidet man zwischen primärer und sekundärer Entstehung. Es gibt genetisch bedingte Veränderungen, die ein Lymphödem mit sich führen, aber auch im Laufe des Lebens kann sich ein Lymphödem entwickeln.
Das primäre Lymphödem kommt bei Personen unter 20 Jahren mit einer Häufigkeit von 1,15/100.000 Menschen vor, hierbei sind Frauen häufiger betroffen. Das sekundäre Lymphödem entsteht zum Beispiel bei Patient*innen mit Mammakarzinom (Brustkrebs) und Entfernung der Lymphknoten in der Achsel mit einer Häufigkeit von 13%, nach zusätzlicher Bestrahlung liegt die Häufigkeit bei 22%, nach Entfernung der Lymphknoten in der Leiste bei 15%.
Von einem sekundären Lymphödem sind bis zu 2% der Bevölkerung in Industriestaaten betroffen, Frauen 4–6-mal häufiger als Männer.
SYMPTOME
Welche Symptome passen zu der Symptomatik / wie wird diganostiziert?
Primäres Lymphödem
Angeborene Fehlentwicklungen der Lymphgefäße. Das hieraus resultierende Lymphödem kann sichz.B.direkt nach der Geburt, in der Pubertät oder nach dem 35. Lebensjahr manifestieren. Durch eine Schwangerschaft oder ein Trauma kann es zur Überlastung der Lymphgefässe kommen.f.
Sekundäres Lymphödem
Durch erworbene Schädigung oder Verengung von vorher gesunden Lymphgefäßen, z.B. durch Operationen; aber auch durch Tumorerkrankungen und deren Behandlung, Gefäßkrankheiten, Durchtrennung der Lymphgefäße, Adipositas und chronische Entzündungen.
Klassifizierung
0 Kein klinisch auffälliges Lymphödem, aber zum Teil pathologisches
Lymphszintigramm (bildgebende Untersuchung der Lymphgefäße)
I Ödem von weicher Konsistenz, Hochlagern reduziert die Schwellung
II Ödem mit sekundären Gewebeveränderungen, Hochlagern beseitigt die Schwellung nicht
III Deformierende harte Schwellung, z. T. mit typischen Hautveränderungen
Symptomverlauf und Komplikationen
Zu Beginn ist eine (meist schmerzfreie) Zunahme der Schwellung im Laufe des Tages sichtbar. Dies ist aber reversibel zum Beispiel bei Hochlagerung. Zehen können kastenförmig und die Fußrücken balloniert aussehen. Danach können Ödeme im Kopf-/ Halsbereich am Morgen ausgeprägter werden, die sich im Laufe des Tages reduzieren. Primäre Lymphödeme sind meist einseitig und beginnen an den Enden der Arme und Beine. Im weiteren Verlauf der Krankheit entstehen mögliche Veränderungen der Haut. Beispiele sind Lymphfisteln, Lymphbläschen, gelbe Nägel, Lederhaut, Vergröberung der Hautstruktur und eine Verdickung der Haut der zweiten Zehe, wodurch diese keine Hautfalte abgehoben werden kann.
Mögliche Komplikationen sind bakterielle Infektionen (meist über offene Stellen und Wunden in der Haut), Fieber, Rötung und Überwärmung der Haut bis hin zu Nekrose (absterbende Haut), virale Infektionen und Ekzeme. Eine reduzierte Weiterleitung der Lymphe zu den Lymphknoten und Fibrosierung (Umbauprozess) der Lymphknoten führt zu einer Reduktion der Immunabwehr, wodurch eine erhöhte Infektionsanfälligkeit entsteht. 33
Diganose
Inspektion und Palpation:
- Stemmer Zeichen (Hautfaltentest am Zeh)
- Dellbarkeit – positiver Daumentest
Abklärung der Ursache
- Ultraschall, CT, MRT können gemacht werden zur Abklärung einer Vergrößerung von Lymphknoten oder eines Verschlusses von Lymphgefäßen
- Lymphangiografie und Lymphszintigrafie zur Sicherung der Diagnose und Unterscheidung zwischen primärem und sekundärem Lymphödem
- Differentialdiagnosen:
Tiefe Beinvenenthrombose durch Dopplersonografie, chronisch venöse Insuffizienz, Lipödem, Myxödem (im Rahmen einer Schilddrüsenunterfunktion)
Anatomie/ Pathophysiologie
Das sekundäre Lymphödem kann, wie oben aufgelistet, viele Ursachen haben. Das metabolische Syndrom, Diabetes und andere entzündliche Prozesse im Körper und Stoffwechselstörungen bedingt durch erhöhte Cholesterinwerteverlangsamen die Pumpfunktion der Gefäße 37,39. Außerdem kommt es dazu, dass die Lymphgefäße durchlässiger werden und somit einzelne Stoffe, z.B.l Fette, in das umliegende Gewebe austreten und sich dort anreichern 19.
Postoperative Infektionen sind ein großer Risikofaktor für die Entstehung von sekundären Lymphödemen 19. Sowohl die Anwesenheit von Übergewicht als auch die eines metabolischen Syndroms sind große Risikofaktoren für die postoperative Entstehung eines sekundären Lymphödems bei Brustkrebs Patient*innen 19
MYTHEN
Durch Manuelle Lymphdrainage kann man nach axillärer Lymphknoten Dissektion (häufiges Verfahren bei Brustkrebs, Lymphknotenentfernung der Achsel) präventiv vorbeugen, dass der Arm ödematös wird.
Falsch: Die manuelle Lymphdrainage (MLD) als Teil des postoperativen Versorgungsplans kann das Risiko der Entwicklung einer BCRL (Brustkrebsbedingtes Lymphödem) nicht verringern. (Schwache Empfehlung). Studien zeigen, dass das Einhalten eines Übungsprogrammes bestehend aus Mobilisations- und Kräftigungsübungen der oberen Extremitäten, das Risiko der Entwicklung eines Lymphödems reduziert. Training in Form von progressivem Widerstandstraining und kombinierter Bewegungstherapie wirkt präventiv auf die Inzidenz von sekundären Lymphödemen und wird auch von den Leitlinien empfohlen.32, 35
OPERATION? JA ODER NEIN?
Nicht jedes Lymphödem eignet sich zur Operation. Die Verfahren sind sehr individuell, noch nicht standardisiert und sollten mit dem behandelnden Arzt besprochen werden. Meistens ist vorher und nachher weiterhin eine zusätzliche konservative Therapie lebenslang nötig. 33
- Bei Unterbrechungen des Lymphgefäßsystems: Lymphatische Bypässe, Lymphvenöse Anastomosen (Verbindungen zwischen Gefäßen) können eingesetzt werden, möglichst innerhalb 6 Monate nach Trauma.
- Lymphknotentransplantation: Bei chronischen Lymphödemen, führt bei 22% der Patienten zu einer Reduktion, erhöhte Komplikationsrate daher nur möglich bei einer ausgewählten Patientengruppe.
- Lympholiposuktion: Absaugungen, Voraussetzung sind nicht dellbare Ödeme, lebenslang 24h täglich Kompression ist danach empfehlenswert.
WAS KÖNNEN SIE ALS PATIENT*IN ODER ÄRZT*IN BEI/VON UNS ERWARTEN?
Eine ausführliche Anamnese und anschließend eine kleine Untersuchung der betroffenen Extremitäten ist für unsere Behandlung sehr wichtig. Hierbei wird die medizinische Vorgeschichte, der bisherige Verlauf des Lymphödems und die Erwartungen an die Behandlung und ihre Zielsetzung abgefragt. In der Anamnese und einer Untersuchung der betroffenen Extremität/-en, werden zudem Kontraindikationen ausgeschlossen, bei denen eine Lymphdrainage nicht als Behandlung eingesetzt werden darf und mögliche Hautveränderungen und Komplikationen dokumentiert.
Wir legen viel Wert darauf, dass Sie verstehen, welche Ziele in der Behandlung realistisch sind und welche nicht. Des weiteren möchten wir Ihnen mit auf den Weg geben, welche Punkte zu beachten sind im Umgang mit einem Lymphödem und wie Sie selber dazu beitragen können, das Therapieergebnis zu optimieren. Wir unterstützen und coachen Sie außerdem im Prozess der Veränderung von Gewohnheiten und des Lebensstils.
Therapie
Wir möchten Sie dabei unterstützen, den größtmöglichen Behandlungserfolg zu erzielen und an Lebensqualität zu gewinnen. Hierfür sind wir breit aufgestellt und können Sie nicht nur durch eine Manuelle Lymphdrainage unterstützen, sondern auch durch die Bereiche Training und Ernährung. Allgemeines Ziel der Therapie ist es, Komplikationen (siehe oben) zu verhindern und eine Besserung der subjektiven Beschwerden zu erreichen.
Training
Bewegung ist wichtig für den Lymphabfluss und den venösen Fluss, daher ist ein aktiver Lebensstil mit Bewegung und einem gesunden Körpergewicht wichtig und sollte angestrebt werden. 33 Außerdem ist es wichtig, eine Entwicklung einer Obesitas zu verhindern. Ein Programm aus Krafttraining und Ausdauertraining wird hier von den Leitlinien empfohlen. 33
Ein Beispiel für ein gutes Ausdauertraining ist das Schwimmen. Beim Schwimmen hat man einen erhöhten Druck im Wasser, wodurch man eine Kompression erfährt, eine höhere Bewegungsfreiheit und ein Gefühl von Leichtigkeit im Wasser. Training in Form von progressivem Widerstandstraining und kombinierter Bewegungstherapie wirkt präventiv auf die Inzidenz von sekundären Lymphödemen. 32, 35
Beim Training wird von den Leitlinien ein individuelles Übungsprogramm mit einer progressiven Steigerung empfohlen. 32 Und auch eine Studie, bei der die Patienten sich nach Brustentfernungsoperation über einen Zeitraum von drei Monaten einem Trainingsprogramm für die großen Muskelgruppen unterzogen haben, hatten signifikante Verbesserungen in Armbeweglichkeit, Schwere der Lymphödem Symptome und überhaupt der Anzahl von Patienten, die nach der Operation ein Lymphödem entwickelt haben. Das Programm enthielt tiefe Atemübungen, Übungen zur Anregung der Muskelpumpe, Übungen zur Mobilität des Armes, Übungen zum Stärken der großen Muskelgruppen 3x30min die Woche, ein gesundes Körpergewicht beizubehalten und dementsprechend eine nährwertreiche Ernährungsweise, genügend Flüssigkeitszufuhr und genügend Schlaf von 7-8h jede Nacht. 38
Bei einer Studie mit übergewichtigen Mäusen wurde bei der einen Hälfte der Mäuse, die ein Trainingsprogramm über mehrere Wochen durchlaufen hatten, festgestellt, dass das Training signifikante Auswirkungen auf das Lymphsystem hat. Das komplette lymphatische Netzwerk hat sich weiter ausgebreitet und war weniger durchlässig fürr Fette und andere Abfallstoffe im umliegenden Die Pumpfrequenz und die Pumpkraft sind gestiegen. 39 Somit wird deutlich, dass eine Störung des Lymphsystems, dessen Entstehung ausschließlich durch Übergewicht zu erklären ist, durch Training reversibel ist. Außerdem hat diese Studie gezeigt, dass durch Training eine Reduktion der lymphatischen Entzündungsprozesse sowohl lokal als auch systemisch im gesamten Körper stattfindet. 39
Da Ödeme immer auch einen entzündlichen Aspekt haben und Entzündungsaktivitäten einen negativen Einfluss auf den Verlauf haben können, ist eine entzündungshemmende Ernährung empfehlenswert, sowie einen stressfreien Lebensstil zu befolgen (Stress= Ausschüttung des Stresshormons Cortisol –> Entzündungsfördernd).
Wenn das Lymphödem gekoppelt ist an eine Adipositas, spielt die Ernährung eine besonders große Rolle. Diese liegt bei über 50% der Lymph-Patient*innen vor. 37, 39
Da ein hoher Insulinspiegel die Lipogenese (Fettspeicherung) fördert und über die Insulinresistenz auch die Ödembildung verstärkt wird, scheint eine Ernährung sinnvoll, bei der Blutzucker- und Insulinspritzen vermieden und ausreichende Pausen zwischen den Mahlzeiten eingehalten werden (isoglykämische Ernährung = Nahrungsmittel mit einem niedrigen glykämischen Index unter 55, diese werden langsamer verdaut und somit steigt der Blutzuckerspiegel langsamer und geringer an) durch zum Beispiel intermittierendes Fasten. Es sollte dabei beachtet werden, dass die Gewichtsreduktion nicht zu Lasten der Muskelmasse, sondern der Fettmasse erfolgt. 35-37 Dafür ist eine erhöhte tägliche Zufuhr an Eiweiß zu empfehlen, da dies für den Muskelerhalt und das -wachstum gebraucht wird und mehr Fettmasse abgebaut wird. 42
Entstauungstherapie (durch MLD, Kompression)
Die sogenannte komplexe physikalische Entstauungstherapie (KPE) besteht aus manueller Lymphdrainage, Kompressionstherapie, Bewegungstherapie und Hautpflege 23.
Die Kompressionsbestrumpfung sollte täglich getragen werden und kann helfen, orthostatische Ödeme zu reduzieren. Orthostatische Ödeme sind Ödeme, die durch Hochlagerung oder über Nacht wieder verschwinden. 41 Es ist jedoch umstritten, ob eine Kompressionsbestrumpfung präventiv einer Verschlechterung entgegenwirkt. 17
Gestörter Blutfluss und Scherkräfte in den Venen können sich durch die Kompression normalisieren, somit tritt weniger Ausschüttung von entzündlichen Stoffen auf, was zu einer reduzierten Ödembildung führt.
Die Studienlage zur manuellen Lymphdrainage bei sekundären Lymphödemen ist schlecht.
Die Behandlung beinhaltet eine Massagetechnik mit speziellen Grifftechniken, die folgende Ziele haben:
- Anregen der Lymphangiomotorik (Das Hochpumpen der Lymphflüssigkeit innerhalb der Lymphgefäße)
- Anregung zur Bildung eines Umgehungskreislaufes bei Unterbrechungen der Lymphbahnen oder bei Lymphknotenentfernungen
Für das sekundäre Lymphödem infolge einer Brustkrebserkrankung konnte eine Wirkung wissenschaftlich bewiesen werden. 23, 24, 29, 32 Bei orthopädisch chirurgischen Krankheitsbildern, wie zum Beispiel nach Gelenksersatzoperationen, konnte dies jedoch nicht bewiesen werden.
Die Anwendung von MLD scheint nur in Kombination mit Training prophylaktisch wirksam zu sein und nicht isoliert. 31, 32, 35 Subjektiv berichten jedoch viele Patienten mit Lymphödem von einer Reduktion der Beschwerden und Symptome.
QUELLENANGABE
- Reich-Schupke S, Schmeller W, Brauer WJ, Cornely ME, Faerber G, Ludwig M, Lulay G, Miller A, Rapprich S, Richter DF, Schacht V, Schrader K, Stücker M, Ure C. S1-Leitlinie Lipödem. J Dtsch Dermatol Ges. 2017 Jul;15(7):758-768. doi: 10.1111/ddg.13036_g. PMID: 28677176.
- Földi M , Strößenreuther R . Grundlagen der manuellen Lymphdrainage, 4. Auflage, Urban & Fischer, München, 2007.
- Marshall M , Schwahn-Schreiber C . Prävalenz des Lipödems bei berufstätigen Frauen in Deutschland . Phlebologie 2011 ; 40 : 127 – 34 .
- Miller A. Komorbidität von Patienten mit Lymphödemen. LymphForsch 2008 ; 12 : 14 – 8.
- Child AH , Gordon KD , Sharpe Pet al. Lipedema: an inherited condition . Am J Med Genet A 2010 ; 152A : 970 – 6.
- Dutch Society for Dermatology and Venerology and the Dutch Academy of medical specialists (ORDE) Lipedema guidelines in the Netherlands 2014.
- Szolnoky G , Nagy N , Kovács RKet al. Complex decongestive physiotherapy decreases capillary fragility in lipedema . Lymphology 2008 ; 41 : 161 – 6
- Brauer WJ , Brauer VS . Altersabhängigkeit des Lymphtransportes bei Lipödem und Lipolymphödem . LymphForsch 2005 ; 9 : 6 – 9.
- Brauer WJ , Weissleder H . Methodik und Ergebnisse der Funktionslymphszintigraphie: Erfahrungen bei 924 Patienten . Phlebologie 2002 ; 31 : 118 – 25.
- Rapprich S , Dingler A , Podda M . Liposuktion ist eine wirksame Therapie beim Lipödem – Ergebnisse einer Untersuchung mit 25 Patientinnen . J Deutsch Dermatol Ges 2011 ; 9 : 33 – 40.
- Schmeller W , Meier-Vollrath I . Das Lipödem: neue Möglichkeiten der Therapie . Schweiz Med Forum 2007 ; 7 : 150 – 5.
- Schmeller W , Hüppe M , Meier-Vollrath I . Liposuction in lipoedema yields good long-term results . Brit J Dermatol 2012 ; 166 : 161 – 8
- Richter DF , Rubin JP , Jewell ML , Uebel CO . Body Contouring and Liposuction, 1. Auflage, Elsevier Verlag, New York, 2013.
- Larsen TM , Dalskov SM , van Baak Met al. Diets with high or low protein content and glycemic index for weight-loss maintenance . N Engl J Med 2010 ; 363 : 2102 – 23.
- Ebbeling CB , Swain JF , Feldman HAet al. Effects of dietary composition on energy expenditure during weight-loss maintenance . JAMA 2012 ; 307( 24 ): 2627 – 34.
- Faerber G. Der übergewichtige Patient mit CVI oder Lymphödem. Risikofaktor oder Ursache? Vasomed 2014 ; 26( 1 ): 19
- Reich-Schupke S , Altmeyer P , Stücker M . Pilotstudie zur Kompressionsversorgung von Patienten mit Lipödem, Lymphödem und Lipolymphödem . LymphForsch 2012 ; 16 : 65 – 9.
- Kind AH, Gordon KD, Sharpe P, et al. Lipödem: eine vererbte Bedingung. Am J Med Genet A. 2010;152A(4):970-6.
- Földi E, Földi M (2003) Lipoedema. In: Földi M, Földi E, Kubik S, eds. Textbook of Lymphology. Urban and Fischer, Jena, Germany: 395–403
- Reich-Schupke S, Altemeyer P, Stucker M (2013) Thick legs – not always lipoedema.J Dtsch Dermatol Ges 11(3): 225–33
- Todd, M. (2016). Diagnosis and management of lipoedema in the community. British Journal of Community Nursing, 21(Sup10), S6–S12. doi:10.12968/bjcn.2016.21.sup10.
- Marsch WC. [The lymphatic system and the skin. Classification, clinical aspects und histology]. Hautarzt 2005; 56: 277–93
- Oehlenberg, A., Möller, D., & von Piekartz, H. (2015). Ist Manuelle Lymphdrainage effektiv?: Systematischer Literaturreview. Zeitschrift für Physiotherapeuten (Pt), 67(2).
- Horvath, K., Jeitler, K., Semlitsch, T., Zengerer, A. “Manuelle Lymphdrainage/ komplexe Enstauungstherapie: Evidenz bei anderern Indikationen als Lymphödem. (2014). Medizinische Universität Graz, EBM Review Center
- Klein, Ifat , Dorit Tidhar , and Leonid Kalichman . Lymphatic Treatments After Orthopedic Surgery or Injury : A Systematic Review.“ Journal of Bodywork and Movement Therapies
- Ebert JR, Joss B, Jardine B, Wood DJ. Randomized trial investigating the efficacy of manual lymphatic drainage to improve early outcome after total knee arthroplasty . Arch Phys Med Rehabil . 2013 Nov;94(11):2103 11. doi : 10.1016/j.apmr.2013.06.009(13)
- Pichonnaz C, Bassin JP, Lécureux E, Christe G, Currat D, Aminian K, Jolles BM. Effect of Manual Lymphatic Drainage After Total Knee Arthroplasty : A Randomized Controlled Trial. Arch PhysMed Rehabil . 2016 May;97(5):674 82. doi : 10.1016/j.apmr.2016.01.006(14)
- Kessler T, de Bruin E, Brunner F, Vienne P, Kissling R. Effect of manual lymph drainage after hindfoot operations . Physiother Res Int. 2003;8(2):101 10. doi : 10.1002/pri.277. PMID: 12879732.
- Baumann, F. T., et al. “ Effects of physical exercise on breast cancer related secondary lymphedema : a systematic review.“ Breast cancer research and treatment 170.1 (2018): 1 13
- Rogan, Slavko, et al. „Therapy modalities to reduce lymphoedema in female breast cancer patients : a systematic review and meta analysis.“ Breast cancer research and treatment 159.1 (2016): 1 14.
- Stuiver MM, ten Tusscher MR, Agasi Idenburg CS, Lucas C, Aaronson NK, Bossuyt PM. Conservative interventions for preventing clinically detectable upper limb lymphoedema in patients who are at risk of developing lymphoedema after breast cancer therapy . Cochrane Database Syst Rev. 2015 Feb 13;(2):CD009765. doi : 10.1002/14651858.CD009765.pub2. PMID: 25677413.
- Davies C, Levenhagen K, Ryans K, Perdomo M, Gilchrist L. Interventions for Breast Cancer Related Lymphedema : Clinical Practice Guideline From the Academy of Oncologic Physical Therapy of APTA [ published online ahead of print , 2020 Jun 26]. Phys Ther . 2020; pzaa087. doi:10.1093/ ptj /pzaa087
- Miller, A. (2020). Lymphödem – Klinik und Behandlung. Der Hautarzt. doi:10.1007/s00105-019-04523-z
- Stücker M, Rabe E. Medizinische Kompressionsstrümpfe bei chronischen venösen Erkrankungen und Lymphödem: Wissenschaftliche Evidenz und Ergebnisse einer Patient*innen-Befragung zur Versorgungsqualität [Medical compression stockings for chronic venous diseases and lymphedema : Scientific evidence and results of a patient survey on quality of care]. Dermatologie (Heidelb). 2022 Sep;73(9):708-717. German. doi: 10.1007/s00105-022-05007-3. Epub 2022 Jun 1. PMID: 35648140; PMCID: PMC9427895.
- Baumann et al. (2018) Does Exercise Have a Preventive Effect on Secondary Lymphedema in Breast Cancer Patients Following Local Treatment? -A Systematic Review.
- Hashitani, R. J. Lang (eds.), Smooth Muscle Spontaneous Activity, Advances in Experimental Medicine and Biology 1124.
- Xinwen Du1†Yuan Li2†, Lan Fu3, Huaying Chen4, Xiaoxia Zhang3, Yuping Shui5, Aihua Zhang6, Xianqiong Feng6* and Mei Rosemary Fu7*(2022) Strategies in activating lymphatic system to promote lymph flow on lymphedema symptoms in breast cancer survivors: A randomized controlled trial CLINICAL TRIAL article. Front. Oncol.Sec. Breast Cancer.
- Hespe GE, Kataru RP, Savetsky IL, García Nores GD, Torrisi JS, Nitti MD, Gardenier JC, Zhou J, Yu JZ, Jones LW, Mehrara BJ. Exercise training improves obesity-related lymphatic dysfunction. J Physiol. 2016 Aug 1;594(15):4267-82. doi: 10.1113/JP271757. Epub 2016 Apr 9. PMID: 26931178; PMCID: PMC4967732.
- Olszewski, W. L., Engeset, A. & Sokolowski, J. (1977). Lymphflow and protein in the normal male leg during lying, getting upand walking. Lymphology10, 178—183
- Joshua P. Scallan, 1 ,* Scott D. Zawieja, 1 Jorge A. Castorena‐Gonzalez, 1 and Michael J. Davis J Physiol. (2016). Lymphatic Pumping: mechanics, mechanisms and malfunction. Published online 2016 Aug 2. 594(20): 5749–5768. doi: 1113/JP272088
- Stücker M., Rabe. E. Medizinische Kompressionsstrümpfe bei chronischen venösen Erkrankungen und Lymphödem. Wissenschaftliche Evidenz und Ergebnisse einer Patient*innen-Befragung zur Versorgungsqualität. Dermatologie (Heidelb). 2022; 73(9): 708–717. Published online 2022 Jun 1. German. Medizinische Kompressionsstrümpfe bei chronischen venösen Erkrankungen und Lymphödem – PMC (nih.gov)
- Longland TM, Oikawa SY, Mitchell CJ, Devries MC, Phillips SM. Higher compared with lower dietary protein during an energy deficit combined with intense exercise promotes greater lean mass gain and fat mass loss: a randomized trial. Am J Clin Nutr. 2016 Mar;103(3):738-46. doi: 10.3945/ajcn.115.119339. Epub 2016 Jan 27. PMID: 26817506.

